Опрделение
Остеоартроз (остеоартрит, деформирующий остеоартроз , деформирующий артроз, ОА) представляет собой дегенеративно-дистрофическое заболевание суставов, характеризующуюся поражением и разрушением суставного хряща, сочетающееся с другими суставными изменениями, в том числе гипертрофией костной ткани (развитие остеофитов).
Согласно определению Ассоциации ревматологов России, ОА - гетерогенная группа заболеваний различной этиологии со сходными биологическими, морфологическими, клиническими проявлениями и исходом, в основе которых лежит поражение всех компонентов сустава, в первую очередь хряща, а также субхондральной кости, синовиальной оболочки, связок, капсулы, околосуставных мышц [1].
Клиническими проявлениями заболевания являются постепенно развивающаяся боль, тугоподвижность суставов, крепитация и припухлость составов. Диагноз верифицируется с помощью рентгенологического исследования.
Эпидемиология
ОА - это самое частое заболевание суставов в мире. Согласно статистике, ОА страдает каждый пятый житель Земли. Ежегодно число заболевших увеличивается на четверть. В 30-40 лет рентгенологические признаки ОА имеются у каждого десятого человека, в 55-60 лет – у половины, в 75 лет – у 80% людей. Остеоартроз кистей встречается примерно у 60%, коленных суставов — у 33%, тазобедренных суставов — у 5% взрослых в возрасте ≥65 лет в Северной Америке и Европе [2].
Этиология
Механизмы дегенерации хрящевой ткани при остеоартрозе одинаковы, вне зависимости от вызвавших ее причин. Среди факторов, которые способствуют развитию этого заболевания, выделяют следующие:
- Возрастные изменения в хрящевой ткани. С возрастом снижается синтез протеогликанов и гидрофильность тканей. Хрящи суставов теряют эластичность, постепенно утрачивают способность к самовосстановлению после микроповреждений, ухудшается их питание.
- Повышенная нагрузка на суставы. При остеоартрозе чаще поражаются суставы, испытывающие максимальное механическое воздействие. К ним относятся коленные, бедренные суставы, суставы позвоночника. Факторами риска могут быть избыточная масса тела или длительная повышенная нагрузка (например, при занятиях определенными видами спорта).
- Травмы, оперативные вмешательства на суставах.
- Принадлежность к женскому полу. Женщины болеют чаще мужчин. Патология развивается при недостаточности эстрогенов в период менопаузы.
- Генетическая предрасположенность. Часто заболевание развивается при наследственных дефектах II типа коллагена.
- Врождённые нарушения структуры суставов (могут впоследствии приводить к повреждению суставных хрящей).
- Различные заболевания, при которых изменяются структура и функции суставных хрящей (например, подагра).
Патогенез
В основе патогенеза ОА лежит нарушение функции и структуры хряща сустава. Суставной хрящ — высокоспециализированная ткань, состоящая из матрикса и погружённых в него хондроцитов. Матрикс содержит две главные макромолекулы: гликозамины (протеогликаны) и коллаген. Высокая концентрация протеогликанов в хряще держит коллагеновую сеть под напряжением, способствуя таким образом равномерному распределению нагрузки, которая воздействует на хрящ, и обеспечивая восстановление формы после прекращения действия нагрузки. При потере даже небольшого количества гликозаминов сопротивление матрикса хряща к воздействию физической нагрузки уменьшается, и поверхность хряща становится чувствительной к повреждению. На самых ранних стадиях артроза хрящ становится толще, чем в норме, но при прогрессировании — истончается. Хрящ становится мягким и рыхлым, на нём появляются глубокие язвы, обычно в наиболее нагружаемой части сустава. Суставная капсула уплотняется (фиброзируется) и воспаляется. Сустав наполняется воспалительной жидкостью, которая растягивает капсулу и связки сустава. Боль, а в дальнейшем и деформация суставных поверхностей при артрозе ведёт к тугоподвижности и контрактурам сустава.
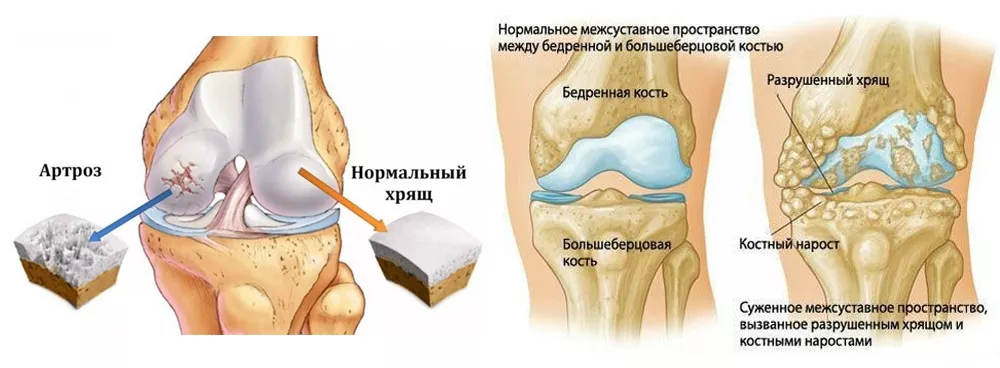
Рис 1. Коленный сустав в норме и при остеоартрозе
Классификация
Выделяют локализованную (с поражением одного сустава) и генерализованную формы ОА (полиостеартроз). Некоторые распространённые виды ОА получили отдельные названия. В частности, термин «гонартроз» используют для обозначения артроза коленного сустава, «коксартроз» - для обозначения артроза тазобедренного сустава.
Чаще всего при ОА поражаются суставы кисти, первый плюснефаланговый сустав стопы, суставы шейного и поясничного отделов позвоночника, коленных и тазобедренных суставов. Однако по тяжести нарушения функции опорно-двигательного аппарата первое место занимают тазобедренный, коленный и голеностопный суставы, а также плечевой сустав. Обычно артроз поражает сначала один сустав, затем – симметричный ему.
Первичный и вторичный остеоартроз
- Первичным (идеопатическим) называют ОА, который развивается на неповреждённом суставе.
- Вторичный ОА развивается после травмы, инфекции сустава, на фоне пороков развития суставов или нарушений обмена веществ.
Клиническая картина
Клиническая картина ОА включает три основных симптома: боль, крепитацию и увеличение объёмов суставов.
1) Ведущий клинический признак ОА - боль в суставах. Причины суставных болей многочисленны. Они не связаны с поражением собственно хряща (который лишён нервных окончаний), а определяются изменениями в:
- субхондральной кости – усиление костной резорбции на ранних стадиях заболевания, отек костного мозга, рост остеофитов;
- синовиальной оболочке, связанными с воспалением;
- околосуставных тканях - повреждение связок, мышечный спазм, бурсит, растяжение капсулы сустава;
Характер болей разнообразный, но, как правило, механический, т.е. боли усиливаются при физической активности и ослабевают в покое. О наличии воспалительного компонента в происхождении болей может свидетельствовать внезапное без видимых причин их усиление, появление ночных болей, утренней скованности (чувство вязкости, геля в поражённом суставе), припухлости сустава (признак вторичного синовита).
Гонартроз и коксартроз имеют определённые клинические особенности:
- При поражении коленного сустава боли возникают при ходьбе (особенно при спуске по лестнице), локализуются по передней и внутренней поверхностям коленного сустава и усиливаются при сгибании, наблюдается слабость и атрофия четырехглавой мышцы, определяется болезненность при пальпации проекции суставной щели и/или периартикулярных областей (область «гусиной лапки»). У 30—50% больных развивается деформация коленного сустава с отклонением его кнаружи (genu varum), нестабильность сустава.
- При поражении тазобедренного сустава в начале заболевания боли локализуются не в области бедра, а в колене, паху, ягодице, усиливаются при ходьбе, стихают в покое, определяется ограничение и болезненность при внутренней ротации сустава в согнутом положении. Наблюдается атрофия ягодичных мышц, болезненность при пальпации паховой области латеральнее места пульсации бедренной артерии, укорочение ноги.
2) Крепитация - характерный симптом ОА, проявляющийся хрустом, треском или скрипом в суставах при активном движении, возникает вследствие нарушения конгруэнтности суставных поверхностей, ограничения подвижности в суставе или блокады «суставной мышью» (фрагментом суставного хряща, свободно лежащего в суставной полости).
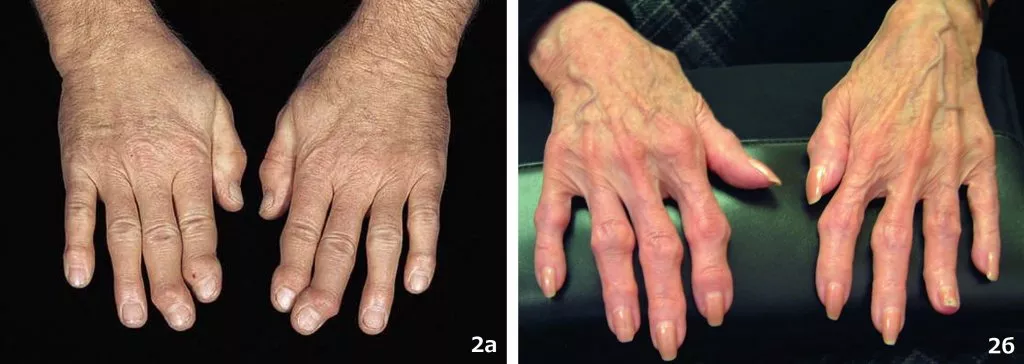
Рис.2а – узелки Гебердена; рис 2б – узелки Бушара.
Узелки Гебердена - это костные разрастания в области дистальных межфаланговых суставов. Узелки Бушара, развиваются в области проксимальных межфаланговых суставов и встречаются реже. Оба варианта узелков являются специфическими признаками ОА [3].
Рентгенологическое исследование — наиболее достоверный метод диагностики ОА, который выявляет сужение суставной щели, краевые остеофиты и заострение мыщелков, субхондральный склероз.
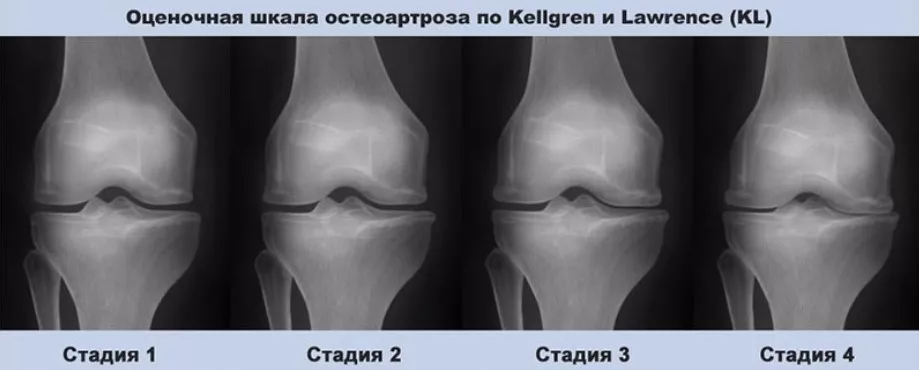
Классификация рентгенологических изменений при остеоартрите Келлгрена и Лоуренса
1 – сомнительные рентгенологические признаки (незначительные остеофиты);
2 - выраженные остеофиты, суставная щель не изменена;
3 - выраженные остеофиты, умеренное сужение суставной щели;
4 - выраженные остеофиты, грубое сужение суставной щели и субхондральный склероз
Исход артроза - полное разрушение сустава с формированием анкилоза. Это сопровождается тяжёлым нарушением функции конечности. В последнее время, не дожидаясь исхода заболевания, часто применяют эндопротезирование сустава.
Лабораторная диагностика
-
При ОА не выявляется РФ, концентрация мочевой кислоты в сыворотке крови соответствует норме, что важно в плане дифференциального диагноза.
-
Для выявления воспаления необходимо определить СОЭ и С-реактивный белок. Умеренное повышение характерно для вторичного синовита на фоне ОА. Выраженное повышение может свидетельствовать о другом заболевании.
-
Исследование синовиальной жидкости следует проводить только при наличии синовита в целях дифференциального диагноза. Для ОА характерен невоспалительный характер синовиальной жидкости: прозрачная или слегка мутная, вязкая, с концентрацией лейкоцитов менее 2000/мм3.
-
Хрящевой олигомерный матриксный белок (COMP) является маркером разрушения хряща, его уровень коррелирует со степенью тяжести остеоартрита. COMP синтезируется в хондроцитах, синовиоцитах, остеобластах и сухожильных фибробластах. Он входит в состав хрящевой ткани, связок, сухожилий, менисков и синовиальной оболочки и играет роль в сборке и стабилизации экстрацеллюлярного матрикса за счёт взаимодействия с коллагеновыми волокнами (участвует в фибриллогенезе коллагенов I и II типа). Было показано, что уровень COMP значительно выше у пациентов с III-IV рентгенологической стадией остеоартрита по Келлгрену-Лоренсу, нежели у пациентов с I-II стадиями заболевания. Уровень COMP значительно повышается в синовиальной жидкости на ранних стадиях остеоартрита, однако снижается на поздних из-за активности протеаз. Уровень COMP в синовиальной жидкости в 10 раз выше, чем в сыворотке крови. Тем не менее, с диагностической целью уровень COMP чаще определяют в сыворотке крови, поскольку пункция сустава с получением синовиальной жидкости не является рутинной процедурой при ОА [4-7].
Тест 01.02.15.465. Определение хрящевого олигомерного белка (СОМР) в сыворотке.
1) А.М. Лила, Л.И. Алексеева, Е.А. Таскина, В.И. Мазуров и соавт. Клинические рекомендации (проект) по диагностике и лечению первичного остеоартрита для специалистов первичного звена (врачей-терапевтов, врачей общей практики). Терапия. №1. 2023 г.
2) Martel-Pelletier J, Barr AJ, Cicuttini FM et al. Osteoarthritis. Nat Rev Dis Primers. 2016 Oct 13;2:16072. doi: 10.1038/nrdp.2016.72
3) Остеоартроз. MSD manual
4) Braaten JA, Banovetz MT, DePhillipo NN et al. Biomarkers for Osteoarthritis Diseases. Life (Basel). 2022 Nov 7;12(11):1799. doi: 10.3390/life12111799
5) Lotz M, Martel-Pelletier J, Christiansen C, Brandi ML et al. Value of biomarkers in osteoarthritis: current status and perspectives. Ann Rheum Dis. 2013 Nov;72(11):1756-63. doi: 10.1136/annrheumdis-2013-203726
6) Kumavat R, Kumar V, Malhotra R. Biomarkers of Joint Damage in Osteoarthritis: Current Status and Future Directions. Mediators Inflamm. 2021 Mar 9;2021:5574582. doi: 10.1155/2021/5574582
7) Bi X. Correlation of serum cartilage oligomeric matrix protein with knee osteoarthritis diagnosis: a meta-analysis. J Orthop Surg Res. 2018 Oct 19;13(1):262. doi: 10.1186/s13018-018-0959-y