- Диагностика боррелиоза;
- Дифференциальная диагностика острого, подострого, хронического боррелиоза;
- Диагностика нейроборрелиоза;
- Дифференциальная диагностика менингитов, менингоэнцефалитов, полирадикулопатии.
Клещевой боррелиоз (болезнь Лайма) у человека вызывается бактериями Borrelia burgdorferi sensu lato, относящимися к спирохетам. Возбудитель попадает в организм человека при укусе клеща, инфицированного B. burgdorferi. Переносчиками боррелиоза являются иксодовые клещи, повсеместно распространённые в умеренном поясе северного полушария. Инфицированность клещей боррелиями по разным данным составляет 20-40%. Чаще всего заражение людей происходит в период активности клещей – весной и летом.
Инкубационный период заболевания после инфицирования составляет, в среднем, 1-2 недели (от 3 до 32 дней). На ранних стадиях могут наблюдаться такие симптомы, как усталость, озноб, головные боли.
В течении болезни Лайма выделяют три стадии: раннюю локальную, раннюю диссеминированную и позднюю.
1) Ранняя локальная стадия. В месте проникновения возбудителя у 50–80% больных отмечается кожное воспаление - мигрирующая эритема. Это кольцевидное покраснение кожи, которое постепенно расширяется, его диаметр как правило превышает 5 см, держится около месяца. Иногда это единственное проявление ранней стадии. Согласно современным рекомендациям, при наличии укуса клеща в анамнезе и типичной эритемы, антибактериальная терапия может быть начата даже без серологического исследования.
![Рис 1. Мигрирующая эритема [2] Рис 1. Мигрирующая эритема [2]](/upload/dev2fun.imagecompress/webp/medialibrary/8ee/erythema-migrans-borreliosis-lyme-disease.webp)
Рис 1. Мигрирующая эритема [2]
В 20–50% случаев заболевания эритема отсутствует в начале заболевания (безэритемная форма), и сразу развивается диссеминированная стадия заболевания.
2) Ранняя диссеминированная стадия. Диссеминация происходит, если заболевание не диагностировано и/или не проведена антибактериальная терапия. У 10-15% пациентов при диссеминации развиваются признаки поражения нервной системы (менингит, менинго-полирадикулоневрит, периферический паралич лицевого нерва и др.), у 4-10% – поражение сердечно-сосудистой системы (Лайм-кардит, проявляющийся в виде миокардита, перикардита, нарушений ритма, атрио-вентрикулярной блокады). Наиболее частым и наиболее отсроченным проявлением у нелеченных больных является Лайм-артрит, он развивается у 60% пациентов, спустя месяцы после заражения (в среднем, через 6 месяцев, но может появляться и спустя год, два года). Поражается один или несколько крупных суставов, чаще всего – коленный сустав. Могут быть мышечные проявления: миалгия, мышечная слабость, миозит. Таким пациенты испытывают затруднение с поднятием рук выше головы, ходьбой по лестнице, подъёмом тяжестей. Очень редко может развиваться дисфагия или поражение дыхательных мышц.
3) Поздняя стадия. В ряде случаев, особенно при поздно начатом лечении, заболевание переходит в третью – хроническую – стадию, для которой характерен хронический атрофический акродерматит и поздний энцефаломиелит. Следует отметить, что у определенной части больных не наступает полное выздоровление в течение длительного времени после острого периода, может до двух лет сохраняться субфебрилитет, длительно – артриты, прогрессирующий энцефаломиелит, энцефалопатия, патологические изменения со стороны сердечно-сосудистой системы.
![Рис 2 - хронический атрофический акродерматит [2] Рис 2 - хронический атрофический акродерматит [2]](/upload/dev2fun.imagecompress/webp/medialibrary/9c2/acrodermatitis-chronica-atrophicans.webp)
Рис 2 - хронический атрофический акродерматит [2]
Диагностика болезни Лайма основывается на серологических (ИФА, иммуноблот) и молекулярно-генетических (ПЦР) методах анализа.
Иммуноглобулины M (IgM) появляются в крови довольна рано после инфицирования, однако выявить их удается обычно только через 2-3 недели. Исследование IgM оптимально проводить для диагностики недавнего заражения (в течение 1-2 месяцев после первых симптомов). Антитела IgМ к Borrelia, сформированные в ранней фазе боррелиозной инфекции, обычно направлены против антигена OspC (p25) (наружный поверхностный белок С, маркер свежей инфекции). Обнаружение IgM-антител против других специфичных антигенов боррелий при отсутствии антител к OspC не считается достаточным указанием на недавно возникшую инфекцию.
Для установления диагноза свежей боррелиозной инфекции полученный положительный результат по антителам класса IgM должен быть обязательно подтвержден через 3-6 недель положительным результатом по антителам класса IgG на свежем образце крови.
Иммунитет к Borrelia burgdorferi носит нестерильный характер. У переболевших людей возможно повторное заражение через несколько лет. Отрицательный результат по IgM-антителам не исключает наличия свежей инфекции, поскольку при повторном заражении могут формироваться только антитела класса IgG.
Иммуноглобулины G (IgG) можно выявить через несколько недель после инфицирования, а максимального уровня они достигают через 4-6 месяцев и циркулируют в крови длительный срок (от нескольких месяцев до нескольких лет) даже после успешной антимикробной терапии и излечения болезни. Поэтому по наличию и титру антител об успехе лечения судить нельзя. На диссеминированной и хронической стадиях специфические антитела к возбудителю класса IgG присутствуют практически всегда.
Если предполагается неврологическая манифестация заболевания, важным диагностическим критерием является обнаружение интратекально продуцируемого IgG к антигенам боррелий в образцах спинномозговой жидкости.Иммуноблот антител к антигенам боррелий выявляет антитела классов IgG и IgM, обладает высокой специфичностью (98 %) и чувствительностью (95 %) и является более точным по сравнению с ИФА.
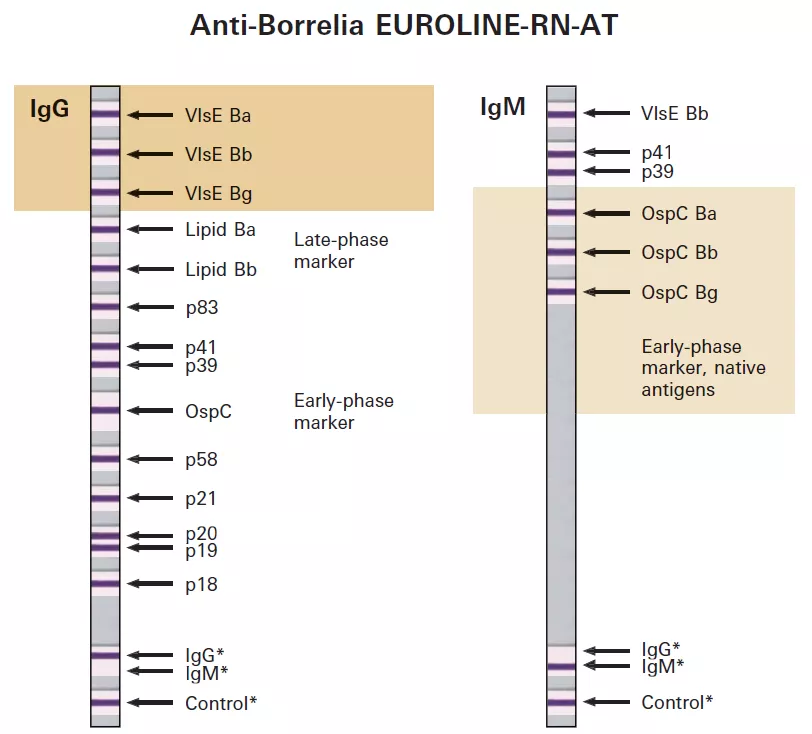
В качестве антигенов используются очищенные структурные белки боррелий, а также полученные рекомбинантным путем фактор патогеннности VIsE трех основных видов боррелий: B. Afzelii, B.burgdorferi sensu stricto, B.garinii. Все антигены делятся на поверхностные (OspC, VIsE) и структурные (флагеллин p41 и др). Поверхностные белки выступают в роли рецепторов и определение антител к данным белкам является принципиальным для диагностики, поскольку они представляют уникальные для боррелий факторы патогенности. Флагеллиновые белки могут перекрестно реагировать с антителами других бактерий, клетками и тканями человека и не являются специфическими.
В тест-систему входит полный перечень основных мембранных антигенов к трем видам боррелий, что обеспечивает её высокую чувствительность и специфичность:
-
IgG - OspC B.Afzelii, B.burgdorferi sensu stricto, B.garinii вместе, VIsE отдельно к трем видам боррелий
-
IgМ - OspC B. Afzelii, B.burgdorferi sensu stricto, B.garinii, VIsE B.burgdorferi sensu stricto.
-
Также в иммуноблот входит широкий спектр рекомбинантных белков (р83, р21,р20, р41, р58, р39, р19, р18) и растворимых мембранных (Lipid B.Afzelii и B.burgdorferi sensu stricto).
Интерпретация результатов:
Клиническая интерпретация зависит от мишеней выявленных антител. Антитела к поверхностным антигенам являются маркерами острой недавней инфекции, а антитела к структурным компонентам бактерии – длительно-текущей инфекции и являются характерными для хронических форм боррелиоза.
Ранние маркеры:
-
IgM к OspC (р25) – наиболее ранний видоспецифичный маркер (стадия 1);
-
IgM к флагеллину (р41), BmpA (р39) – преимущественно ранние маркеры (стадия 1), но антитела сохраняются при диссеминации (стадия 2);
-
IgG к VisE – ранний высокоспецифичный и видоспецифичный маркер;
-
IgG к OspC (р25) – преимущественно ранний маркер (выявляются в конце 1-й стадии заболевания и сохраняются на протяжении 2-й стадии; на 3-й стадии данные АТ встречаются крайне редко);
Поздние маркеры:
-
IgG к флагеллину (р41) встречаются на хронических стадиях болезни (стадия 2 и 3);
-
IgG к белку BmpA (р39) встречаются на хронических стадиях болезни (стадия 2 и 3);
-
IgG к белку р58, р21, p20, p19, p18 встречаются на хронических стадиях болезни (стадия 2 и 3);
-
IgG липид Lipid Ba — поздние стадии инфицирования, вероятен хронический боррелиоз;
-
IgG к липиду Lipid Bb — поздние стадии инфицирования, вероятен хронический боррелиоз;
-
IgG к р83 встречаются на поздних этапах (3 стадия), нейроборрелиоз;
Результат окрашивания денситометрируется с помощью специального ПО, и выдается полуколичественно в «+», зависит от интенсивности окрашивания бенда (чем больше антител, тем более яркая окраска). Интерпретацию результата лучше проводить совместно для IgG и IgM.
Рекомендуем для клиницистов следующую трактовку:
|
IgG +/-, IgM +/- |
сомнительный результат, повтор теста через 1-2 недели |
|
IgG-, IgM 1+ и больше (1-2 антигена) |
ранняя инфекция (обычно выявляются АТ к р25) |
|
IgG 1+ и более (1-2 поверхностных антигена), IgM- |
возможный реконвалесцент, трактовка зависит от симптоматики |
|
IgG 1+ и более (>2 антигенов, включая структурные), IgM- |
высокая вероятность хронического боррелиоза (реактивный артрит, нейроборрелиоз) |
|
IgG 1+ и более (>2 антигенов включая структурные), IgM 1+ и более |
недавнее заражение, активная инфекция, возможный реконвалесцент |
1. Branda JA, Steere AC. Laboratory Diagnosis of Lyme Borreliosis. Clin Microbiol Rev. 2021 Jan 27;34(2):e00018-19. doi: 10.1128/CMR.00018-19
2. Trevisan G, Bonin S, Ruscio M. A Practical Approach to the Diagnosis of Lyme Borreliosis: From Clinical Heterogeneity to Laboratory Methods. Front Med (Lausanne). 2020 Jul 23;7:265. doi: 10.3389/fmed.2020.00265
3. Dessau RB, van Dam AP, Fingerle V, Gray J, Hovius JW, Hunfeld KP, Jaulhac B, Kahl O, Kristoferitsch W, Lindgren PE, Markowicz M, Mavin S, Ornstein K, Rupprecht T, Stanek G, Strle F. To test or not to test? Laboratory support for the diagnosis of Lyme borreliosis: a position paper of ESGBOR, the ESCMID study group for Lyme borreliosis. Clin Microbiol Infect. 2018 Feb;24(2):118-124. doi: 10.1016/j.cmi.2017.08.025
4. John TM, Taege AJ. Appropriate laboratory testing in Lyme disease. Cleve Clin J Med. 2019 Nov;86(11):751-759. doi: 10.3949/ccjm.86a.19029
