Определение и общая характеристика
Инициирующей причиной целиакии является поступление с пищей ряда белков злаковых культур, так называемых проламинов, которые богаты пролином. Обычно все белки злаковых обобщаются под названием «глиадин», хотя термином глиадин обозначается только белок пшеницы. Неспособность ферментов желудочно кишечного тракта человека к перевариванию белка злаковых приводит к образованию глиадиновых пептидов. Тканевая трансглутаминаза дезамидирует пептиды глиадина с образованием отрицательно заряженных дезамидированных пептидов, которые презентируются в иммунной системе с развитием выраженного иммунного воспаления в стенке кишки. Развивается иммунный ответ против глиадина, его дезамидированных фрагментов (пептидов), тканевой транглутаминазы, а также ряда белков соединительной ткани, входящих в состав эндомизия и ретикулина. Проявлением аутоиммунной реакции является разрушение слизистой тонкого кишечника и нарушения всасывания питательных веществ. Кроме того, часто отмечаются внекишечные проявления целиакии, часть из которых представляет другие аутоиммунные заболевания.
Выявление ряда специфических антител при целиакии, таких как антитела к тканевой трансглутаминазе 2, эндомизию и дезамидированным пептидам глиадина позволяет диагностировать и исключать заболевание. Целиакии без аутоантител не существует.
История изучения целиакии
Первое описание симптомов целиакии, указывающее на нарушение пищеварения, в исторической литературе датируются 1-2 веком н.э. Тогда же было впервые использовано греческое название "koiliakos," которое обозначало "страдания кишки". В начале 19 веке английский доктор Матью Балли (Mathew Baillie) описал подробную клиническую симптоматику целиакии у человека с нарушением всасывания и «растянутым газом животом». Доктор Самуэль Ги (Samuel Gee) в 1888 впервые академически охарактеризовал связь клинической симптоматики целиакии с изменениями диеты и указал на необходимость диетотерапии этого заболевания. В тоже время, причина расстройства пищеварения и пищевой агент, вызывающий заболевание оставались неизвестными. К началу 20 века у пациентов широко использовалась рисовая (у бедных пациентов) и, у богатых, банановая диеты. Долгое время предпринимались безуспешные попытки обнаружить в бананах вещество, способное привести к улучшению течения заболевания.
Новое понимания причин целиакии была установлено в 1950 голландским доктором Вильямом Карелом Дайком (Dicke), который во время 2-й мировой войны обратил внимание на уменьшение симптоматики у голландских детей, больных целиакией. Отсутствие хлеба в рационе населения привело к улучшению симптоматики большинства пациентов с целиакией. После того, как союзные войска в конце войны возобновили доставку муки и хлеба в Голландию, симптомы целиакии опять вернулись у большинства пациентов. Исследование физиологии пищеварения голландских докторов Вейджерса (Weijers) и Ван де Камера (Van de Kamer) доказали нарушения всасывания у больных целиакией. Глиадин как основная причина целиакии был охарактеризован английской ученой Шарлотт Андерсон (Charlotte Anderson). Использование эндоскопической биопсии тонкой кишки (Paulleyс соавт., 1954) позволило описать гистологические изменения слизистой кишичника и стенки кишки при этом заболевании (Shiner M., 1956).
Исследования близнецов и генетические исследования больных целиакией в 1980-х позволили установить связь с HLA-генотипом (Sollid L. с соавт. 1989), а 1997 году в качестве основного антигена целиакии была охарактеризована тканевая трансглутаминаза (Schuppan D., с соавт. 1997).
Использование антител к эндомизию для диагностики целиакии широко использовалось с 80-х годов во многих странах, а с начала 21 века дополнилось выявлением антител к тканевой трансглутаминазе, сначала выделенной из тканей животных (трансгулутаминаза морской свинки), а затем полученной с помощью рекомбинантной технологии – трансглутаминазы человека TG2. Широкое использование антител в качестве малоинвазивного метода позволило выявить большое количество «скрытой» или латентной целиакии в популяции.
Высокая диагностическая надежность комплексного серологического тестирования для выявления антител была многократна подтверждена в течении последних 20 лет. Эти результаты позволили отказаться от проведения многих травмирующих эндоскопических биопсий и рекомендовать выявление антител на первом этапе обследования пациентов для исключения диагноза целиакии.
История диагностических критериев целиакии также начинается с 1979 года. Первые критерии были разработаны в ходе встречи экспертов по целиакии ESPGHAN в швейцарском городе Interlaken. Они подразумевали использование повторной биопсии кишечника для определении эффекта диетотерапии. В 1990 году критерии были пересмотрены, и число биопсий было сокращено до 1 биопсии в дебюте заболевания. В 2012 году эксперты ESPGHAN опубликовали новый набор критериев целиакии, которые позволяют использовать серологическое обследование в качестве скрининга целиакии, и отказаться в ряде случаев от проведения эндоскопической биопсии кишечника для подтверждения диагноза. В 2020 г. вышли пересмотренные критерии ESPGHAN. Общие положения остались прежними. Значительно снижена диагностическая роль HLA-генотипирования (больше не входит в рутинное обследование, выполняется только в особых случаях).
Эпидемиология целиакии
Существует несколько теорий распространения целиакии в различных популяциях. Прежде всего, распространность целиакии зависит от особенностей традиций потребления пшеницы в пищу. Так распространенность целиакии выше в тех регионах мира, где пшеницу и зерновые культуры стали культивировать или потреблять в пищу сравнительно недавно, в то время как в регионах, где существует длительная культура потребления пшеницы в пищу распространенность целиакии мала. Другим фактором, определяющим глобальное распространение целиакии является распространенность HLA-DR3 аллеля, в который входят гены DQ2/DQ8. В некоторых регионах мира целиакия практически отсутствует, например, в Японии отмечены лишь единичные случаи заболевания.
Скрининговые эпидемиологические исследования, проведенные за последние 35 лет с использованием высокочувствительных серологических методов, свидетельствуют о том, что частота целиакии в странах Европы и Северной Америки достигает 1% (1:100), при этом соотношение между диагностированными и не-диагностированными случаями составляет 1:5 – 1:13. В России крупных эпидемиологических исследований по целиакии до настоящего времени не проводилось. Предполагаемая частота заболевания в России может составлять 1:100 - 1:250.
Об увеличении частоты заболевания свидетельствуют исследования, проведенные в cтранах Ближнего Востока, Северной Африки, Южной Америке, Индии, Австралии и Новой Зеландии. Согласно систематическому обзору 2018 г., средняя мировая частота выявления специфичных для целиакии антител (антител к тканевой трансглутаминазе и эндомизию) составляет 1,4%, при этом, у 0,7% населения мира заболевание подтверждено гистологически. В таблице 1 показана распространенность целиакии на разных континентах.
Таблица 1. Частота выявления специфических антител и гистологически подтвержденной целиакии в мире.
|
Регион |
Серопозитивные лица, % |
Гистологически подтвержденная целиакия, % |
|---|---|---|
|
Африка |
1.1 |
0,5 |
|
Азия |
1.8 |
0,6 |
|
Австралия |
1.4 |
0,8 |
|
Европа (включая Россию) |
1.3 |
0,8 |
|
Северная Америка |
1.4 |
0,5 |
|
Южная Америка |
1.3 |
0,4 |
В клинической картине в настоящее время преобладают малосимптомные и скрытые формы заболевания, что существенно затрудняет процесс постановки диагноза. Поздняя диагностика значительно увеличивает риск развития серьезных осложнений, таких как бесплодие, остеопороз, неврологические нарушения и онкологические заболевания (в особенности, Т-клеточная лимфома тонкой кишки).
Многочисленные исследования в различных популяциях Европы и США показали, что углубленный скрининг целиакии с помощью выявления специфических антител в популяции позволяет выявить значительно больше случаев заболевания, чем лиц, предъявляющих жалобы. Это привело к формированию концепции «айсберга целиакии» - т.е. пониманию того факта, что целиакии значительно больше, чем больных, предъявляющих жалобы. В этом случае признается, что большинство больных «субклинической целиакией» – это лица без жалоб со стороны желудочно-кишечного тракта и с минимальными изменениями слизистой тонкого кишечника.
Частота выявления целиакии значительно зависит от интенсивности скрининга. Эпидемиологические исследования выявили ряд групп риска, в которых целиакия выявляется особенно часто. В эту группу попадают люди страдающие от других аутоиммунных и генетическим заболеваний, включая аутоиммунный тиреоидит, сахарный диабет, аутоиммунные заболевания печени, синдомы Дауна и Шерешевского-Тернера, а также родственников больных целиакией. Частота целиакии в группах риска достигает 10%, поэтому рекомендуется углубленное обследование больных с этими заболеваниями.
Частота субклинической целиакии в России не известна и данные авторов значительно отличаются между собой. В то же время, имеется сложившееся представление о гипердиагностике целиакии. По нашим данным за 2012 год, мы выявляем хотя бы один серологический маркер целиакии у 4,4% пациентов (45/1019), а полная серология (ТТГ IgA, подтвержденная АЭА IGA) отмечается только у 2,2% (22/1019) симптоматических пациентов, направленных на обследование.
Патоморфология целиакии
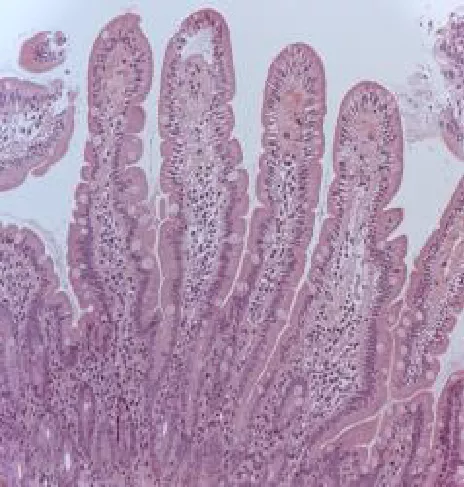
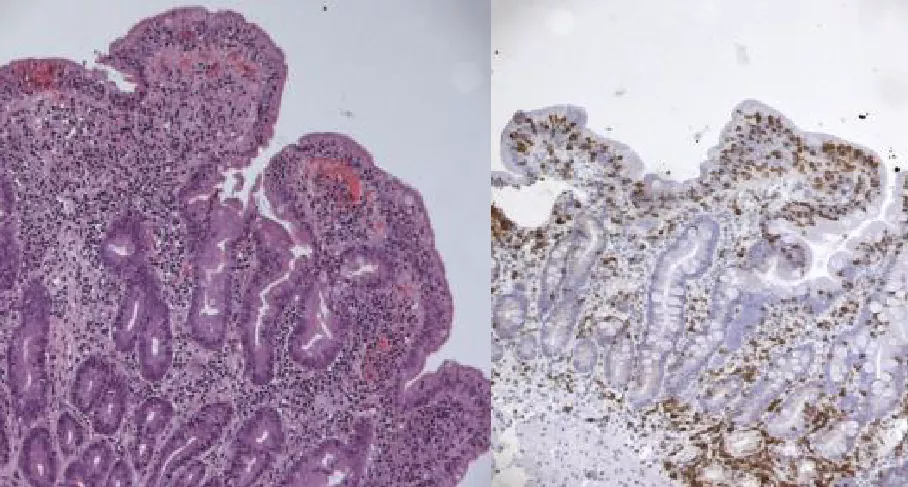
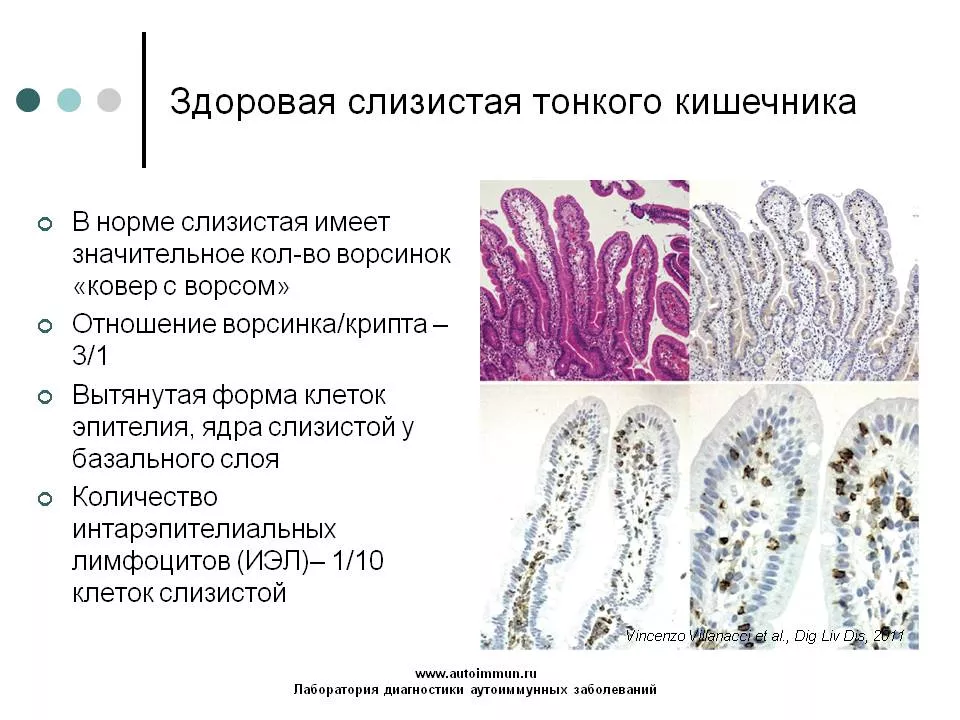
В норме слизистая тонкого кишечника несет значительное количество ворсинок, которые напоминают «ковер с ворсом». Ворсинки значительно увеличивают площадь всасывания, кроме того между ворсинками кишечника активно протекает пристеночное пищеварение, в ходе которого пищевые вещества делятся на мелкие молекулы. В основании ворсинок залегают крипты, в норме отношение ворсинка/крипта составляет 3/1. Клетки эпителия имеют вытянутую форму, ядра эпителиальных клеток расположены у базального слоя. Количество интарэпителиальных лимфоцитов (ИЭЛ), которые защищают слизистую от бактерий и вирусов, составляет 1 ИЭЛ на 10 клеток слизистой.
Хроническое воспаление стенки кишки приводит к выраженному увеличению числа ИЭЛ (больше 30 ИЭЛ на 100 эпителиальных клеток (инфильтративная стадия). В этом случае большинство лимфоцитов представляют собой аутореактивные цитотоксические лимфоциты, которые секретируют воспалительные молекулы. Под действием воспалительных медиаторов ворсинки уплощаются, наблюдается уплощение и вакуолизация энтероцитов, возникает постепенная гиперплазия крипт с выраженными митозами в криптах (гиперпластическая стадия). Наконец тяжелая форма заболевания сопровождается утратой ворсинок и слизистая напоминает «вытертый линолеум» с затуханием процессов пристеночного пищеварения, нарушением всасывания веществ, вторичной лактазной и ферментативной недостаточностью.
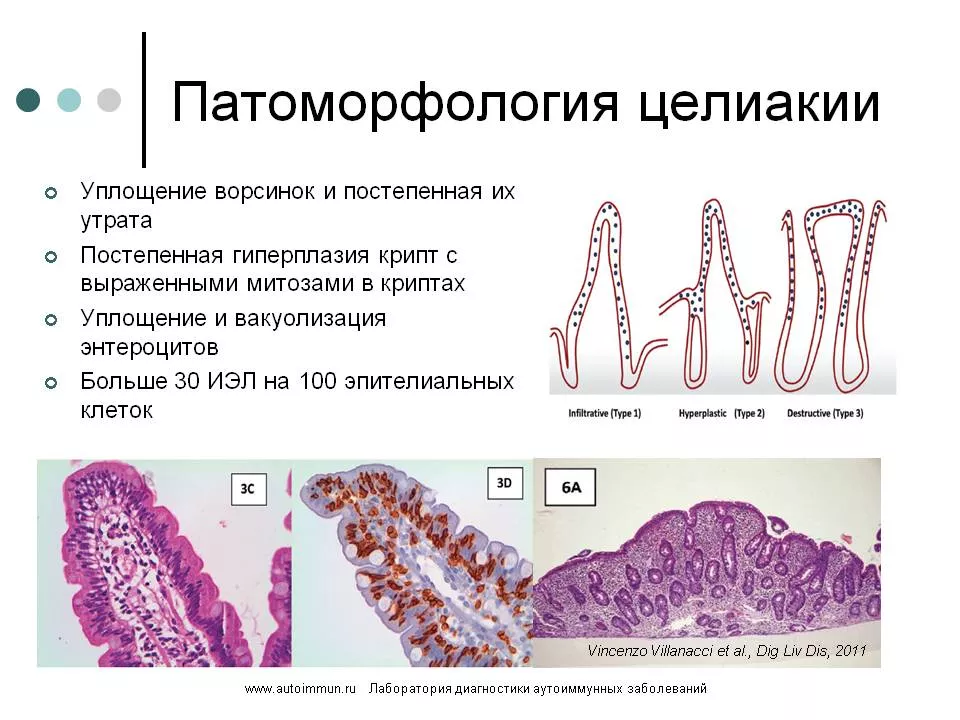
Гистологическая классификация Marsh используется для оценки морфологических изменений в биоптатах слизистой оболочки тонкой кишки (СОТК). Выделяют 3 типа повреждений СОТК: 1 тип (Marsh 1) - «инфильтративный», 2 тип (Marsh 2) - «гиперпластический» и 3 тип (Marsh 3) - «деструктивный» или «атрофический». Marsh 3 подразделяется на подтипы A, B, C. Показания для проведения биопсии СОТК при целиакии см. в разделе критерии диагностики целиакии.
|
|
Стадия Marsh 0 - Норма Характеристика: Нормальная высота ворсинок, неглубокие крипты, соотношение ворсинка/крипта 3-4 к 1, небольшое число МЭЛ (не более 25% от количества энтероцитов) |
|
|
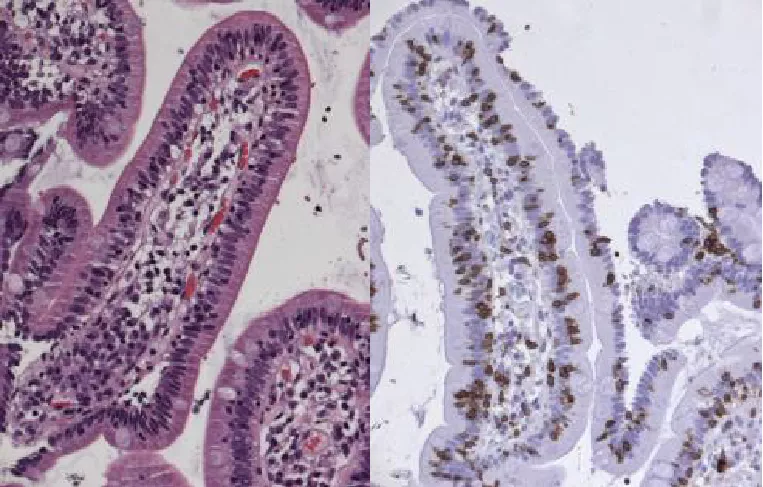
Стадия Marsh 1 (инфильтративная) Характеристика: нормальная высота ворсинок, неглубокие крипты, соотношение ворсинка/крипта 3-4 к 1, количество МЭЛ увеличено (более 25% от количества энтероцитов). Подсчет числа МЭЛ упрощается при проведении иммуногистохимического исследования на CD3+ лимфоциты (см. на рисунке – CD3+МЭЛ прокрашены коричневым цветом) |
|
|
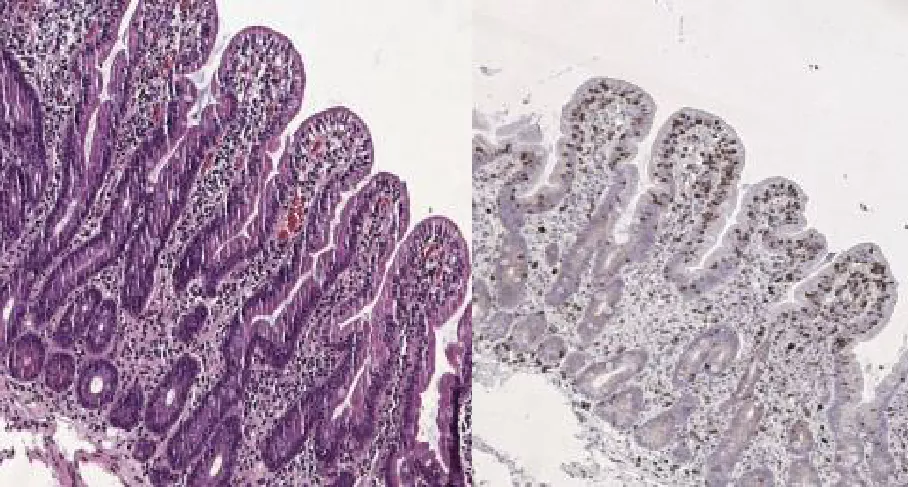
Стадия Marsh 2 (гиперпластическая) Характеристика: нормальная высота ворсинок, углубление крипт, снижение соотношения ворсинка/крипта (2:1 и менее), количество МЭЛ увеличено (более 25% от количества энтероцитов). |
|
|
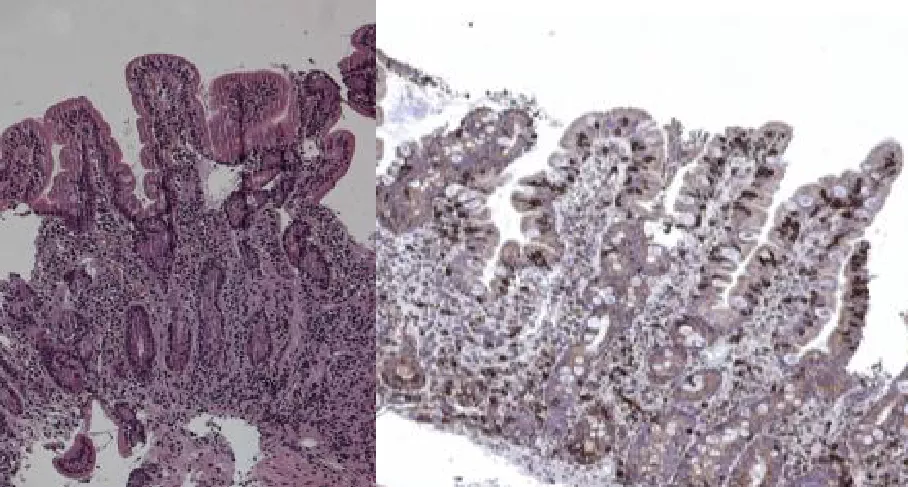
Стадия Marsh 3A (деструктивная, частичная атрофия ворсинок) Характеристика: высота ворсинок снижена, углубление крипт, снижение соотношения ворсинка/крипта (1 к 1 и менее), количество МЭЛ увеличено (более 25% от количества энтероцитов) |
|
|
Стадия Marsh 3B (деструктивная, субтотальная атрофия ворсинок) Характеристика: высота ворсинок резко снижена, крипты глубокие, снижение соотношения ворсинка/крипта (0,8:1 и менее), количество МЭЛ значительно увеличено |
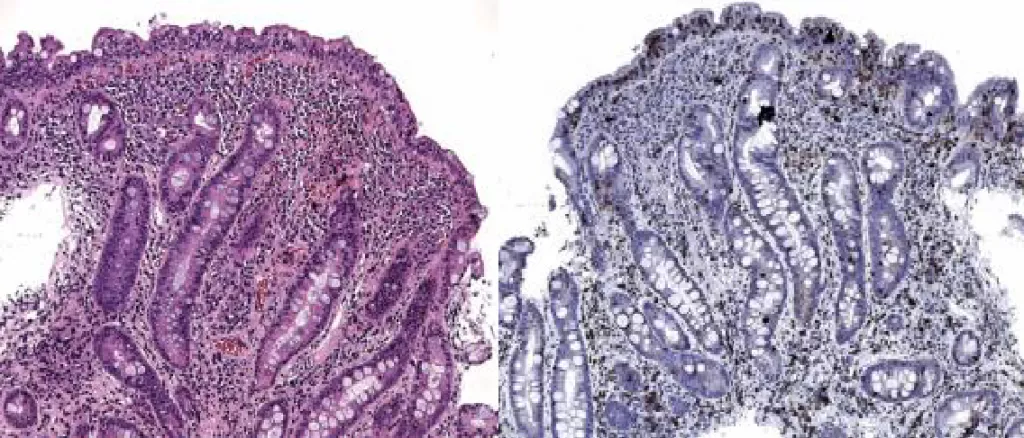 |
Стадия Marsh 3C (деструктивная, тотальная атрофия ворсинок, «плоская слизистая» - “flat mucosa”) Характеристика: ворсинки полностью отсутствуют, крипты глубокие количество МЭЛ значительно увеличено |
Выявление при микроскопическом исследовании 2, 3A-C типов повреждения, является достаточным основанием для диагностики целиакии у серопозитивных пациентов, даже при отсутствии у них клинических проявлений заболевания.
Выявление при световой микроскопии повышенного количества межэпителиальных лимфоцитов (стадия 1 по Marsh) не может служить основанием для диагностики целиакии и требует проведения дополнительных исследований, результаты которых должны расцениваться в совокупности с клинической картиной заболевания, данными серологических тестов и HLA-типирования.
Cложности интерпретации Marsh 1 типа повреждений связаны с тем, что повышение количества МЭЛ может отмечаться при различных патологических состояниях, в частности: при пищевой аллергии, вирусных кишечных инфекциях, лямблиозе, аутоиммунных заболеваниях, воспалительных заболеваниях кишечника и др.
Ограничениями морфологической диагностики являются:
- Неправильно ориентированный препарат (поперечный или тангенциальный срез) приводит к невозможности или неверной оценке высоты ворсинок/глубины крипт и их соотношения
- Атрофическая атрофия в стадии Marsh 3 не является специфичной только для целиакии и может обнаруживаться при ряде других заболеваний: аутоиммунной энтеропатии; иммунодефицитных состояниях; тропическом спру; радиационном энтерите; употреблении некоторых медикаментов (олмесартан); лямблиозе; у детей раннего возраста при энтероколите, вызванном непереносимостью пищевых белков (синдром энтероколита, индуцированного пищевыми белками (FPIES)
Клиническая картина целиакии
Изменения слизистой приводят к характерной клинике со стороны желудочно-кишечного тракта. Прежде всего, это диарея, обусловленная лактазной недостаточностью, вследствие большого количества непереваренных углеводов в тонком кишечнике. Последствием бактериального роста в тонком кишечнике отмечается значительное газообразование с формированием характерного целиакийного вздутого живота. На "целиакцийный живот" у детей часто обращают внимание педиаторы перед направлением пациентов на специфическое обследование. У взрослых пациентов вздутие живота обычно не так выражено и реже служит поводом для углубленного обследования.
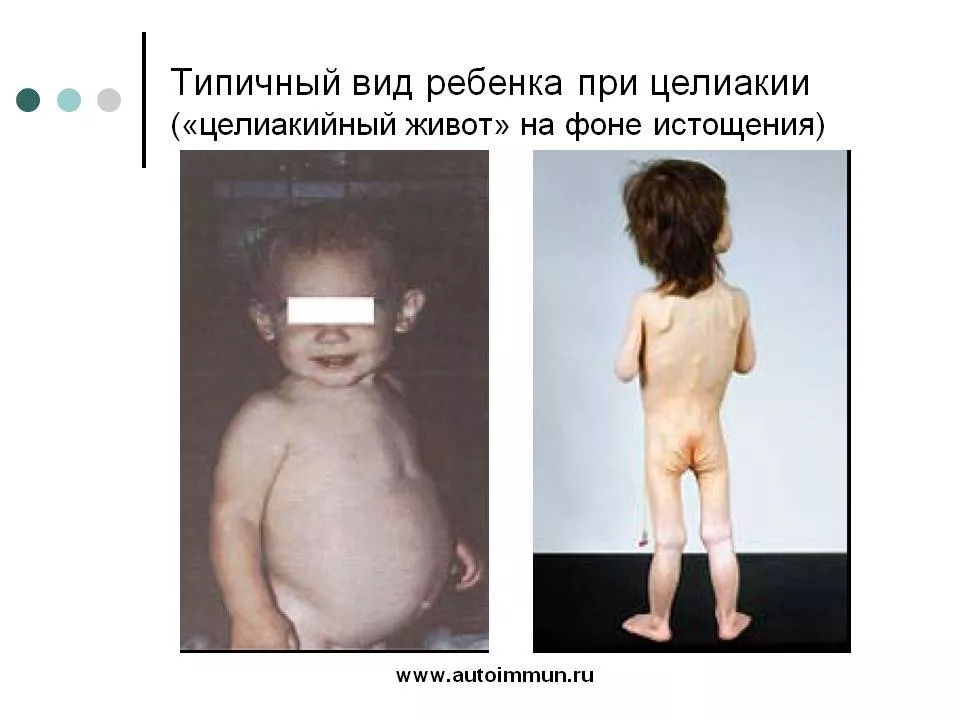
У многих пациентов отмечаются боли в животе, тошнота и анорексия. Ферментативная недостаточность приводит к нарушению всасывания жиров, в ряде случаев - к запорам. Нарушается всасывания витаминов и микроэлементов, что приводит к задержке роста, анемии, коагулопатии, рахиту, остеопорозу и ряду других симптомов и синдромов.
|
Синдромы поражение ЖКТ |
Клиника |
|---|---|
|
Нарушение всасывания углеводов, вторичная лактазная недостаточность |
Диарея,боль в животе; вздутие живота с формированием характерного «целиакийного живота»; |
|
Нарушение всасывания жиров |
Запоры и нерегулярный стул; Анорексия, тошнота |
|
Нарушение функции печени |
Повышение печеночных ферментов |
|
Дефицит всасывания железа и фолата |
Микроцитарная анемия |
| Дефицит витамина К |
Коагулопатия |
|
Дефицит вит. D |
Рахит, гипокальциемия, Остеопороз у взрослых |
|
Развитие и рост |
Задержка роста, задержка полового развития |
|
Лимфома кишечника (крайне редко) |
Нарушение моторики, кишечная непроходимость, обычно после 50 лет |
Кроме симптомов со стороны ЖКТ, у больных целиакией отмечается значительное число характерных внекишечных признаков заболевания. Часто отмечается артрит (без деформаций), рецидивирующий афтозный стоматит (еще одно аутоиммунное заболевание), герпетиформный дерматит (обусловленный антителами к эпидермальной форме тканевой трансглутаминазы), гипоплазия эмали зубов, бесплодие и задержка полового развития. Характерно, что при многих внекишечных проявлениях целиакии назначение безглютеновой диеты приводит к исчезновению или регрессу симптоматики. Даже кратковременное потребление пищи богатой глиадином приводит к быстрому возвращению симптоматики. При этом восстановление изменений после возвращения к безглютеновой диете может занять длительное время (3-6 месяцев).
|
Внекишечные проявления целиакии |
Комментарий |
|---|---|
|
Артрит |
Недеформирующий артрит отмечается в течении жизни у многих больных |
|
Рецидивирующий афтозный стоматит |
Рецидивирующий афтозный стоматит отмечается 30-35% больных с целиакией (Shakeri R, 2009). Представляет собой идиопатическое аутоиммунное заболевание , поражающее до 5% населения, рецидивы не менее 3 раз за последние 3 года. Выделяют преобладающую минорную форму, реже отмечаются основная форма с рубцеванием (болезнь Саттона) и герпетиформный стоматит |
|
Герпетиформный дерматит |
Заболевание возникает у 5-10% больных с целиакией. Характеризуется везикулярными высыпания на разгибательных поверхностях конечностей. Диагностика основана на прямой иммунофлюресценции биопсий кожи - крупногранулярные отложения IgA в сосочковом слое кожи (тест 01.02.15.315) |
|
Гипоплазия эмали |
Нарушение минерализации эмали типично для больных целиакией, проявляется характерными бороздками и пигментацией, приводит к быстрому развитию кариеса |
|
Остеопороз и рахит |
Причиной остеопороза является нарушение всасывания витаминов и микроэлементов в кишечнике. В ряде случаев диета приводит к увеличению минерализации костной ткани. |
|
Низкий рост |
Расценивается как последствие нарушения всасывания |
|
Эпилепсия и психиатрические проявления |
Причины недостаточно хорошо охарактеризованы |
|
Бесплодие и спонтанные аборты |
Причины недостаточно хорошо охарактеризованы |
Показания к обследованию на целиакию
Эксперты ESPGHAN в критериях 2020 г. четко определили перечень лиц, нуждающихся в обследовании для выявления целиакии.Рекомендовано проводить тестирование на целиакию у детей и взрослых со следующими симптомами:
Гастроинтестинальные симптомы
-
Хроническая или интермиттирующая диарея*
-
Хронические запоры, не отвечающие на обычную терапию
-
Хронические боли в животе
-
Вздутие живота*
-
Повторная тошнота или рвота
Внекишечные симптомы
-
Снижение веса/похудание, отставание в физическом развитии*, задержка роста/низкий рост*
-
Задержка полового созревания, аменорея
-
Раздражительность, хроническая усталость
-
Нейропатия
-
Артрит/артралгия
-
Хроническая железодефицитная анемия
-
Снижение минерализации костей (остеопения/остеопороз), повторные переломы
-
Рецидивирующий афтозный стоматит
-
Герпетиформный дерматит
-
Дефекты зубной эмали
-
Повышение печеночных ферментов
Специфические и ассоциированные состояния
-
Целиакия у родственников первой степени родства
-
Аутоиммунные состояния: сахарный диабет 1-го типа, аутоиммунный тиреоидит, аутоиммунный гепатит
-
Синдром Дауна
-
Синдром Шерешевского-Тернера
-
Синдром Вильямса-Бойрена
-
Селективный дефицит IgA
*частые симптомы
Другие статьи по теме:
Серологическая и молекулярно-генетическая диагностика целиакии
Критерии и алгоритмы диагностики целиакии ESPGHAN 2020 г.
Диагностика целиакии у взрослых
1) Целиакия. Клинические рекомендации Союза педиатров России
2) Целиакия. Глобальные практические рекомендации Всемирной Гастроэнтерологической Организации. 2016 г.
3) Husby S, Koletzko S, Korponay-Szabó I et al. European Society Paediatric Gastroenterology, Hepatology and Nutrition Guidelines for Diagnosing Coeliac Disease 2020. J Pediatr Gastroenterol Nutr. 2020 Jan;70(1):141-156. doi: 10.1097/MPG.0000000000002497