Реактивный артрит. Клиническая картина и диагностика
Определение
Реактивный артрит (РеА) - негнойное воспалительное заболевание суставов из группы серонегативных спондилоартропатий, развивающееся через 1-4 недели после перенесённой инфекции (обычно мочевыводящих путей или желудочно-кишечного тракта). Наиболее частые проявления – асимметричный артрит различной степени выраженности с поражением суставов нижних конечностей, “сосискообразная” деформация пальцев кистей и стоп, энтезит, тендинит, язвенное поражение слизистых оболочек, поражение кожи, включая гиперкератоз или кератодермию с корочками (бленноррагическая кератодермия). Одним из вариантов является "классическая триада": спондилоартропатия, ассоциированная с уретритом / цервицитом и конъюнктивитом (прежнее название – синдром Рейтера). Часто реактивный артрит ассоциирован с генотипом HLAB27.
Эпидемиология
Частота встречаемости заболевания в США составляет 3,5-5 случаев на 100,000 населения. Чаще всего поражает молодых людей в возрасте от 20 до 40 лет. Мужчины в девять раз чаще женщин заболевают реактивным артритом, связанным с инфекциями, передающимися половым путем (хламидиоз), в то время как РеА после кишечных инфекций одинаково часто встречается у мужчин и у женщин.
Этиология и патогенез
Наиболее частыми причинными инфекционными агентами являются Chlamydia trachomatis и Ureaplasma urealiticum, к общепризнанным относятся Yersinia, Salmonella, Shigella и Campylobacter. В последние годы узкий круг причинных микроорганизмов был значительно расширен. К возможным причинным инфекциям в настоящее время также относят Chlamydia pneumoniae, Mycoplasma pneumoniae, Mycoplasma hominis, Escherichia coli O157, Clostridium difficile, Bacillus Calmette-Guerine (BCG), Helicobacter pylori, Giardia lamblia, Leptospira. Обсуждается роль SARS-CoV-2 в развитии РеА. Примерно в 40% случаев инфекционный возбудитель выявить не удается.
На генетическую предрасположенность указывает высокая частота обнаружения у больных человеческого лейкоцитарного антигена В27 (HLA-B27), составляющая по разным данным от 30–60% до 50-85%. По видимому, HLA-B27 может влить на ответ организма на инфекцию. Возможно, при РеА происходит молекулярная мимикрия между патогеном и генами человека. В частности, было доказано, что существует сходство между последовательностями аминокислот в белках HLA-B27 и Yersinia или Shigella, что приводит к перекрестной реактивности.
РеА обусловлен инфекцией сустава или постинфекционным воспалением. Имеются доказательства наличия при РеА микроорганизмов в синовиальной оболочке, однако попытки выделения культуры из суставной жидкости оказались безуспешными. Предполагается, что микроорганизмы и/или их антигены распространяются из первичного очага воспаления и достигают полости сустава в результате бактериемии, с током лимфы или посредством макрофагальных клеток. В ряде случаев в результате взаимодействия организма человека и микроорганизма антибактериальный ответ превышает свою физиологическую защитную роль и приводит к развитию РеА.
Клиническая картина
Реактивный артрит предполагают у больных с острым асимметричным артритом крупных суставов нижних конечностей и пальцев, особенно при наличии тендинита, а также диареи или дизурических расстройств в недавнем анамнезе и хотя бы одного внесуставного симптома.
В клинической картине заболевания выделяют уретро-окуло-синовиальный синдром (классическая триада), который очень характерен для РеА, когда в течение нескольких недель у пациента в клинической картине наблюдаются артрит, уретрит и конъюнктивит. Иногда к этим трем типичным симптомам присоединяется кератодермия (классическая тетрада), и тогда диагноз РеА практически не вызывает сомнений.
Суставные проявления могут варьировать от преходящего моноартрита до тяжелого мультисистемного заболевания. Общие симптомы включают повышение температуры тела, утомляемость, снижение массы тела. Отмечают асимметричный олиго- или полиартрит. Характерно преимущественное поражение суставов нижних конечностей, главным образом, коленных, голеностопных, мелких суставов стоп, особенно первых плюснефаланговых суставов. Реже в патологический процесс вовлекаются мелкие суставы кистей, лучезапястные и локтевые суставы. При прогрессировании воспалительного процесса возможно множественное поражение суставов с их последовательным вовлечением в патологический процесс снизу вверх ("лестничный" тип поражения).
Типичными являются боли в нижней части спины, боли в ягодицах, чаще асимметричные, реже с иррадиацией в нижние конечности. Наблюдающаяся у пациентов с РеА утренняя скованность в суставах и спине обычно непродолжительная и слабо выражена.
Частым и характерным признаком являются энтезиты (например, подошвенный фасциит, периостит пальцев, тендинит ахиллова сухожилия).
Тендовагинит пальцев стоп, реже кистей, может приводить к выраженному отеку мягких тканей пальца с болью, локальной гипертермией, покраснением их, с развитием, так называемого дактилита («сосискобразной» дефигурации пальца).
Воспалительный суставной синдром приводит к нарушению походки больных. Из-за поражения суставов предплюсны и связочного аппарата стоп со временем может формироваться “плоская” стопа.
Уретрит, в виде болей, чувства жжения при мочеиспускании, выделений из мочеиспускательного канала является одним из главных клинических симптомов РеА, и может быть проявлением не только урогенитального, но и постэнтероколитического РеА, может предшествовать развитию суставного синдрома на 1-3 недели. Для пациентов с РеА женского пола характерен негнойный цервицит.
Поражения кожи и слизистых оболочек представляют собой небольшие транзиторные, относительно безболезненные поверхностные изъязвления, развивающиеся чаще всего на слизистой оболочке полости рта, языке и головке полового члена (в виде кольцевидного баланита). Особенно характерны везикулы (иногда идентичные таковым при пустулезном псориазе) на ладонях, подошвах и вокруг ногтей, которые становятся гиперкератозными и образуют струпы (бленноррагическая кератодермия). Бленноррагическая кератодермия также может включать эритему, бляшки и шелушение.
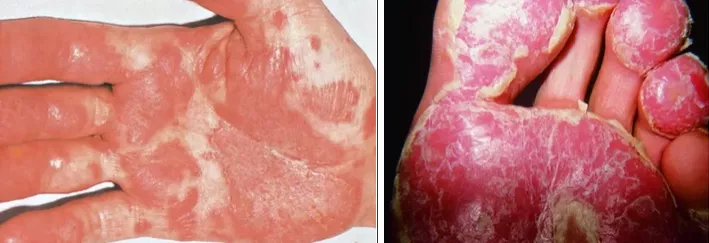
Рисунок 1. Бленоррагическая кератодермия на ладони и на стопе у пациента с реактивным артритом
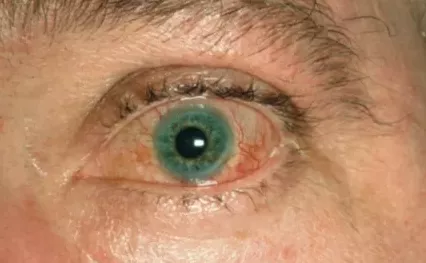
Рисунок 2. Конъюнктивит при реактивном артрите
Конъюнктивит – в типичных случаях появляются незначительное покраснение слизистой оболочки глаз и ощущение песка в глазах, но также может развиться кератит и передний увеит, приводя к появлению болей в глазах, светобоязни и слезотечения.
Несмотря на типичную клиническую картину, на практике диагностика РеА бывает часто затруднена в связи с большим числом субклинических форм заболевания. Конъюнктивит, как правило, носит транзиторный характер. Суставной синдром, также может носить субклинический характер, и проявляться упорными болям в суставах без выраженных синовитов. Урогенитальная хламидийная инфекция у 75% женщин и 50% мужчин протекает бессимптомно, поэтому они не обращаются к врачу и не получают лечения. Клиническая картина причинной кишечной инфекции также бывает слабо выражена или может отсутствовать.
Лабораторная диагностика
1) Клинический, биохимический анализы крови, маркеры воспаления (СОЭ, СРБ)
2) Определение ревматоидного фактора (РФ), антинуклеарных антител (АНА), антител к циклическому цитруллиновому пептиду (анти-ССР) для исключения других ревматических заболеваний
3) Выявление генотипа HLA-В27:
4) Определение антистрептолизина-O в сыворотке крови с целью выявления/исключения инфицированности β гемолитическим стрептококком группы А
5) Инфекционное обследование (выявление возбудителя инфекции):
- Chlamydia psittaci (IgM и IgG)
- Chlamydophila pneumoniae (IgM и IgG)
- Chlamydia trachomatis (IgM и IgG)
- Mycoplasma pneumoniae (IgM и IgG)
- Salmonella enterica (IgM и IgG)
- Salmonella typhi (IgM и IgG)
- Yersinia pseudotuberculosis (IgM и IgG)
- Yersinia enterocolitica (IgM и IgG)
- Shigella boydii (IgM и IgG)
- Shigella dysenteriae (IgM и IgG)
- Shigella sonnei (IgM и IgG)
- Shigella flexneri (IgM и IgG)
-
Cytomegalovirus (IgM и IgG + ПЦР)
-
Epstein-Barr virus (IgM и IgG + ПЦР)
-
Herpes simplex virus types 1, 2 (IgM и IgG + ПЦР)
6) Определение антител классов M (IgM) и G (IgG) к возбудителям иксодовых клещевых боррелиозов группы Borrelia burgdorferi sensu lato в крови, пациентам, у которых есть анамнестические данные о походе в лес, проживании в районах, эндемичных по распространению клеща, укусе клеща (исключение боррелиоза).
7) Исследование уровня прокальцитонина в крови пациентам с подозрением на септический артрит и с лихорадкой с целью выявления/исключения сепсиса
Критерии диагностики
Общепринятых критериев РеА не разработано, ниже приведён один из рабочих вариантов.
Таблица 1. Критерии диагностики реактивного артрита (International Workshop on Reactive Arthritis, Берлин, 1999)
|
Большие критерии |
Малые критерии |
|---|---|
|
1. Артрит, соответствующий хотя бы 2-м из 3-х критериев:
2. Артриту предшествовала инфекция, соответствующая одному из критериев:
|
|
|
Для постановки достоверного диагноза РеА необходимо наличие 2-х больших критериев и хотя бы одного малого. |
|
Прогноз
Прогноз при РеА, как правило, благоприятный. В большинстве случаев при своевременном лечении длительность заболевания не превышает 6 месяцев. В редких случаях наблюдаются рецидивы и хронизация заболевания, что требует повторного обследования пациента на текущую причинную инфекцию и наблюдения в плане развития спондилоартрита. Факторами риска неблагоприятного течения реактивного артрита являются: наличие хронической причинной инфекции, высокая активность заболевания, носительство антигена HLA-B27, а также позднее назначение терапии.
1) Реактивный артрит. Клинические рекомендации МЗ РФ (дети). 2025 г.
2) Zeidler H, Hudson AP. Quo vadis reactive arthritis? Curr Opin Rheumatol. 2022 Jul 1;34(4):218-224. doi: 10.1097/BOR.0000000000000880
3) Bentaleb I, Abdelghani KB, Rostom S, Amine B, Laatar A, Bahiri R. Reactive Arthritis: Update. Curr Clin Microbiol Rep. 2020;7(4):124-132. doi: 10.1007/s40588-020-00152-6
4) Pennisi M, Perdue J, Roulston T, Nicholas J, Schmidt E, Rolfs J. An overview of reactive arthritis. JAAPA. 2019 Jul;32(7):25-28. doi: 10.1097/01.JAA.0000558320.47868.2f