Сравнительная характеристика аутовоспалительных заболеваний
| Название | Группа, к которой относится заболевание | Ген | Тип наследования | Этническая принадлежность | Частота встречаемости | Длительность приступа, характер течения заболевания | Возраст дебюта заболевания | Кожные симптомы | Неврологические симптомы | Нарушения слуха | Офтальмологические симптомы | Симптомы со стороны сердца и легких | Абдоминальные симптомы | Симптомы со стороны лимфатической и кроветворной системы | Мышечно-суставные симптомы | Васкулит | Амилоидоз | Лабортатрные изменения | Молекулярно-генетическая диагностика | |
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
Семейный холодовой аутовоспалительный синдром (FCAS/FCU)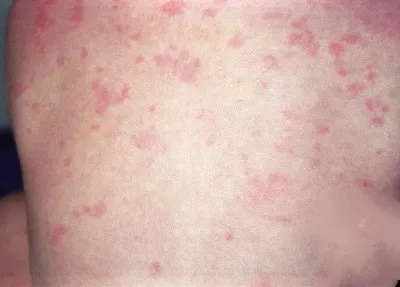 | Криопирин-ассоциированные периодические синдромы (CAPS); NLRP3-ассоциированне аутовоспалительные заболевания (NLRP3-AID) | NLRP3 | Аутосомно-доминантный. Много семейных случаев. Могут быть мутации de novo | Все расы; чаще встречается среди европейцев | 1:1 млн.; во Франции частота CAPS 1:360.000 | 12-24 часа или дольше. Начало лихорадки и обострений часто наступает через 1-3 часа после воздействия холода | Младенческий, реже - детский или подростковый возраст | Индуцированная холодом сыпь по типу крапивницы с повышенным количеством нейтрофилов в эккринных потовых железах. Сыпь появляется практически ежедневно, усиливается при обострениях. Холодовой провокационный тест отрицательный. Редко может быть афтозный стоматит | У некоторых пациентов после воздействия холода на фоне лихорадки возникают головные боли и утомляемость | У некоторых пациентов наблюдается легкая тугоухость; в настоящее время неизвестно, вызвана ли она воспалением при CAPS. | Неинфекционный конъюнктивит во время обострений | Не выявляются | Редко | Не обнаружены | Артралгия, скованность и отечность суставов при обострениях | Не выявляется | Повышен уровень сывороточного амилоида (SAA). Вторичный амилоидоз развивается у некоторых пациентов | Повышены СОЭ, СРБ, SAA. Лейкоцитоз при обострениях | Выявление патогенных вариантов в гене NLRP3 | |
Синдром Макл–Уэлса (MWS)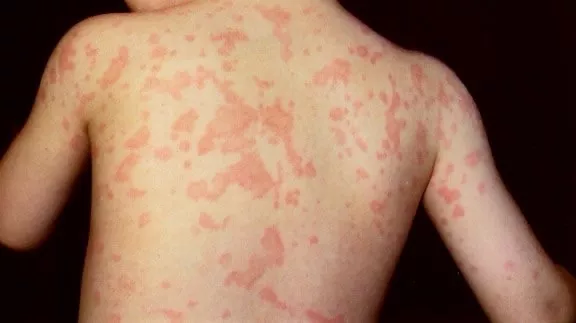 | Криопирин-ассоциированные периодические синдромы (CAPS); NLRP3-ассоциированне аутовоспалительные заболевания (NLRP3-AID) | NLRP3 | Аутосомно-доминантный. Могут быть мутации de novo | Все расы; чаще встречается среди европейцев | 1:1 млн., возможно встречается более часто; во Франции частота CAPS 1:360.000 | Часто длится 2-3 дня. Приступы лихорадки и симптомы часто провоцируются холодом или неизвестными причинами | Младенческий, реже - детский или подростковый возраст | Сыпь по типу крапивницы с повышенным количеством нейтрофилов в эккринных потовых железах, индуцируется холодом или неизвестными причинами. Сыпь появляется практически ежедневно, усиливается при обострениях. Холодовой провокационный тест отрицательный. Редко может быть афтозный стоматит | У некоторых пациентов после воздействия холода возникают головные боли, утомляемость с лихорадкой. Могут быть перекрестные симптомы MWS/NOMID | У многих в подростковом возрасте появляется нейросенсорная тугоухость, в дальнейшем прогрессирует | Неинфекционный конъюнктивит во время обострений. Может быть помутнение роговицы. Более выраженное поражение глаз при перкрестном синдроме MWS/NOMID | Редко | Могут быть боли в животе во время приступов | Редко | Артралгия, рецидивирующий артрит, скованность и отечность суставов при обострениях | Не выявляется | Повышен уровень сывороточного амилоида (SAA). Вторичный амилоидоз развивается более чем у 25% пациентов | Повышены СОЭ, СРБ, SAA. Лейкоцитоз при обострениях | Выявление патогенных вариантов в гене NLRP3 | |
Хронический младенческий нервно-кожно-суставной синдром/ младенческое мультисистемное воспалительное заболевание (CINCA/NOMID)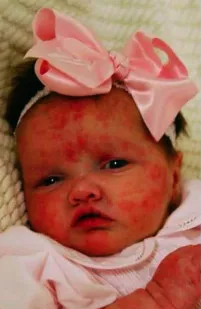 | Криопирин-ассоциированные периодические синдромы (CAPS); NLRP3-ассоциированне аутовоспалительные заболевания (NLRP3-AID) | NLRP3 | Аутосомно-доминантный. Чаще всего мутации de novo. Очень мало семейных случаев | Все расы | 1:1 млн. | Течение непрерывное, с усилением симптомов и лихорадки во время обострений. Между обострениями сохраняются признаки хронического воспаления | Неонатальный / ранний младенческий возраст. Сыпь, симптомы и лабораторные отклонения часто присутствуют уже при рождении | Постоянно присутствует сыпь по типу крапивницы с повышенным количеством нейтрофилов в эккринных потовых железах. Сыпь усиливается при обострениях. У некоторых пациентов в дополнение к постоянным симптомам наблюдаются обострения, вызванные холодом. Холодовой провокационный тест отрицательный. Редко может быть афтозный стоматит | Головные боли, утомляемость, хронический асептический менингит, повышенное внутричерепное давление. Часто может быть отек диска зрительного нерва. У многих наблюдается задержка умственного развития и/или задержка развития когнитивных функций, умственная отсталость. Могут быть судороги. Редко - инсульты | У многих – нейросенсорная тугоухость, дебютирует в младенчестве / раннем детстве | Отек диска зрительного нерва, увеит, ирит, конъюнктивит. Могут быть рубцы на сетчатке, помутнением роговицы, потеря зрения | Может быть выпот в полость перикарда, перикардит | У некоторых пациентов наблюдается гепатомегалия, спленомегалия или гепатоспленомегалия. Тошнота, рвота и боли в животе могут быть при обострениях или при повышении ВЧД | Спленомегалия. Может быть генерализованная лимфаденопатия | Боли в суставах, вальгусная или варусная деформация колена, разница в длине конечностей являются частыми симптомами. Иногда может быть выступающий лоб, седловидный нос, контрактуры и/или утолщение пальцев. Часто отмечаются задержка роста и развития, артрит и остеопения. У <50% пациентов коленные суставы имеют костный разрастание (обычно на надколеннике) с плохо дифференцироваными хондроцитами, аномальный энхондральный остеогенез (без воспалительных клеток) наряду с преждевременным закрытием зон роста | Редко | Повышен уровень сывороточного амилоида (SAA). Вторичный амилоидоз развивается менее чем у 2% пациентов | Хроническое повышение СОЭ, СРБ, SAA, анемия , гранулоцитарный лейкоцитоз. У многих пациентов повышены IgG, IgA и IgM | Выявление патогенных вариантов в гене NLRP3 | |
Синдром Шницлера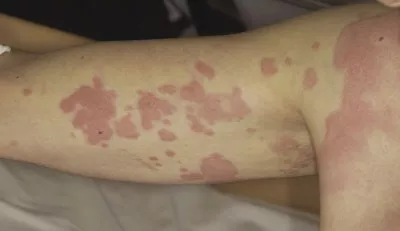 | Аутовоспалительные заболевания | Неизвестен | Неизвестен | Все расы; чаще встречается среди европейцев. Мужчины болеют чаще, чем женщины | Неизветсна. Всего описано около 150 случаев | 12-36 часов. Сначала появляется сыпь. Перемежающаяся лихорадка часто возникает отдельно от сыпи | Чаще всего дебютирует во взрослом возрасте, в 35-50 лет. Самому молодой дебют описан в 13 лет. Симптомы начинаются с сыпи. | Макулопапулезная сыпь и бляшки (иногда зудящие) на груди и конечностях. В дерме нейтрофильный инфильтрат. Положительный дермографизм | Периодическая лихорадка >40°C. Озноб встречается редко. Усталость и головные боли часто сопровождают лихорадку. Изменения температуры воздуха (изменения погоды), стресс и/или физическая нагрузка могут спровоцировать обострение | Редко | Не выявляются | Не выявляются | Часто наблюдается гепатомегалия, спленомегалия или гепатоспленомегалия. Редко - желудочно-кишечные симптоым | У <20% развивается лимфома, миелома IgM или макроглобулинемия Вальденстрема (лимфоплазмоцитарная лимфома). У >45% есть лимфаденопатия. Может быть спленомегалия | У 80% - боли в мышцах, костях и/или суставах или артрит. Боли чаще локализованы в подвздошной и большеберцовой костях. У <40% - поражения костей, может быть остеоконденсация и остеосклеротическое поражением костей ног | Васкулит развивается у 20% пациентов | У незначительно числа пациентов развивается вторичный амилоидоз | Моноклональная гаммапатия IgM и/или IgG. Повышены СОЭ, СРБ. Лейкоцитоз. Комплемент в норме или повышен. У 50% - анемия хронического воспаления | На данный момент отсутсвует | |
Семейная средиземноморская лихорадка (ССЛ, FMF)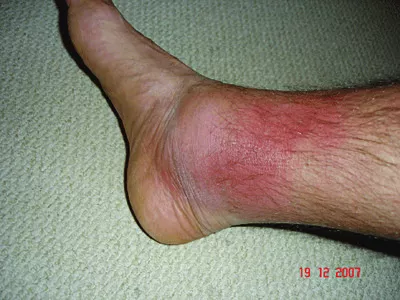 | Пирин-ассоциированные аутовоспалительные заболевания | MEFV | У большинства пациентов аутосомно-рецессивный тип наследования. В некоторых случаях наблюдается аутосомно-ко-доминантное наследование с неполной пенентрантностью | Турки, армяне, арабы, евреи-сефарды, итальянцы. ССЛ является наиболее распространенным наследственным синдромом периодической лихорадки. | В специфических этнических группах до 1:5 | 12-72 часа. Повторные приступы лихорадки и обострения могут возникать еженедельно или всего несколько раз в год. | Чаще всего в детском возрасте, до 20 лет. Дебют во взрослом возрасте встречается редко. | Эритема, напоминающая рожистое воспаление, в области лодыжек, стоп и ниже колена, которая сохраняется в течение 2–3 дней во время обострений симптомов | Периодическая лихорадка. Острый асептический менингит встречается редко и может возникать во время приступов, но никогда не бывает хроническим. Другие неврологические проявления встречаются очень редко | Редко | Очень редко | У 45% - плеврит, боли при дыхании при обострениях. Может развиваться перикардит | Асептический перитонит, боли в животе и/или запоры при обострениях. Спленомегалия. Могут быть симптомы аппендицита (асептическое воспаление аппендикса без инфицирования). | Часто - спленомегалия, иногда - лимфаденопатия | Моно- или полиартрит, олигоартрит встречаются часто. Артралгии в голеностопном суставе встречаются часто. Тяжелый артрит тазобедренного или голеностопного сустава встречается редко | Пурпура Геноха-Шенлейна, узелковый полиартериит | Вторичный амилоидоз встречается часто, в >50% случаев у нелеченных пациентов; его частота зависит от генотипа. | Повышены СОЭ, СРБ, SAA, в том числе между обострениями. Фибриноген, и лейкоциты повышены при обострениях. При наличии мутации M694V и у некоторых пациентов с мутацией V726A более высокий риск повышения IgD и более выражены симптомы, особенно артрит. Повышение уровня IgD в сыворотке наблюдается у 10%-13% пациентов с ССЛ (и TRAPS) | Выявление патогенных вариантов в гене MEFV | |
Периодический синдром, ассоциированный с рецептором ФНО (TRAPS-синдром)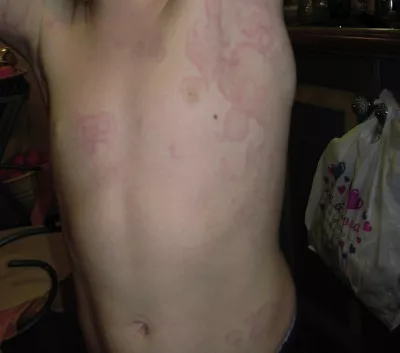 | TNF-ассоциированные аутовоспалительные заболевания | TNFRSF1A | Аутосомно-доминантный. Могут быть мутации de novo, могут быть семейные случаи | Все расы. Второе по частоте АИЗ после ССЛ | Неизвестна. Частота TRAPS в Европе 0,01:10 000. Известно о >1000 пациентов по всему миру | Дни или недели. В среднем, приступ длится около трех недель | Дебют чаще всего до 3 лет, почти всегда до 20 лет | Мигрирующая сыпь сопровождается глубокой болью (под местом, где появляется сыпь). Сыпь и боль распространяются от туловища к конечностям | Лихорадка, длящаяся >3 дней, температура выше 38°C при обострениях. У некоторых пациентов бывают головные боли при обострениях | Редко. Считается, что они не связаны с TRAPS | Конъюнктивит и периорбитальный отек во время обострений | Часто бывает плеврит | Боль в животе, перитонит, диарея или запоры при обострениях. Спленомегалия | Часто - спленомегалия, иногда - лимфаденопатия | Часто встречается перемежающийся или хронический артрит крупных суставов с мышечной болью и отеком | Пурпура Шенлейн-Геноха, лимфоцитарный васкулит | В 10-20% случаев | Повышены СОЭ, СРБ, SAA. Полиморфноядерные нейтрофилы, поликлональная гаммапатия, лейкоцитоз. Повышен уровень сывороточного IgD у 10%-13% пациентов с TRAPS (м.б. также повышен у некоторых пациентов с другими АВЗ, такими как HIDS, MA, FMF, PFAPA) | Выявление патогенных вариантов в гене TNFRSF1A | |
| Наследственная лихорадка, связанная с TNFRSF11A (TRAPS11) | TNF-ассоциированные аутовоспалительные заболевания | TNFRSF11A | Аутосомно-доминантный | Неизвестна | Неизвестна (очень редкое заболевание) | Обострения каждый месяц, длятся от 8 дней до 3-5 недель. Некоторые отмечают триггеры обострений, такие как холод или беременность. | Дебют в младенчестве или детском возрасте. Симптомы часто похожи на TRAPS | У некоторых пациентов отмечается макулярная сыпь или узловатая эритема. | Рецидивирующая лихорадки с головными болями и астенией | Не выявляются | Передний увеит | Периодические боли в грудной клетке и сухой кашель у одного пациента во время обострений | Боли в животе, тошнота и/или запор. Мезаденит и боль в животе могут имитировать аппендицит | Лимфаденопатия, мезаденит | Миалгия, артралгия и артрит (могут быть тяжелыми). У одного пациента был стрессовый перелом и проблемы с зубами, возможно, из-за несовершенного амелогенеза. При некоторых других типах мутаций TNFRSF11A, которые НЕ связаны с периодической лихорадкой, были отмечены семейный экспансивный остеолиз, остеопетроз и болезнь Педжета | Не выявляется | Неизвестно | СРБ, СОЭ, гамма-глобулин повышены во время обострений, или иногда и между обострениями. У одного пациента были колебания титра ANA, но признаков аутоиммунного заболевания отмечено не было | Выявление патогенных вариантов в гене TNFRSF11A | |
| Синдром гипериммуноглобулинемии D (гипер-IgD-синдром, HIDS) - легкий или умеренный дефицит мевалонаткиназы | Синдром дефицита мевалонаткиназы (СДМК) | MVK | Аутосомно-рецессивный | В основном, лица голландского или североевропейского происхождения | Неизвестна. Во всём мире описано около 200-300 случаев | Продолжительность приступов 3-7 дней. Повторные приступы лихорадки и обострения каждые 2-12 недель. Некоторые обострения случаются после вакцинации | Дебют в младенчестве в >90% случаев | Диффузная макулопапулезная сыпь, полиморфные высыпания, некоторые с петехиями или пурпурой. У 50% - афтозные язвы или генитальные язвы. Порокератоз Мибелли описан у одного пациента; диссеминированный поверхностный актинический порокератоз описан в нескольких случаях у пациентов азиатского происхождения | Головные боли и лихорадка при обострениях являются обычным явлением. Более серьезные неврологические симптомы встречаются редко | Редко; не связаны с HIDS | Редко могут быть конъюнктивит, пигментный ретинит | Редко. У некоторых пациентов развиваются тяжелые респираторные инфекции; отмечен более высокий риск инфекций, вызванных S. Pneumoniae | При обострениях – сильные боли в животе, рвота и диарея. Описано несколько случаев колита, в т.ч. тяжелый колит в неонатальном периоде, с кровавой диареей. Может быть гепатомегалия, спленомегалия, гепатоспленомегалия или другие желудочно-кишечные расстройства | Шейная лимфаденопатия при обострениях. У некоторых пациентов наблюдался спленомегалия. У некоторых пациентов наблюдался синдром активации макрофагов | Часто наблюдаются артралгии, нередко отмечается симметричный полиартрит | Часто - кожный васкулит. Редко - пурпура Шенлейн-Геноха. | Не часто (<5-10% пациентов) | Во время обострений повышены СОЭ, СРБ, SAA, отмечается мевалоновая ацидурия. Высокий уровень IgD с IgA отмечается у 80% пациентов. Уровень IgD может быть нормальным у младенцев и маленьких детей. Следует обратить внимание, что существуют и другие состояния, при которых IgD иногда может быть повышен (FMF, TRAPS, PFAPA) | Выявление патогенных вариантов в гене MVK | |
Мевалоновая ацидурия (МА) - тяжелый дефицит мевалонаткиназы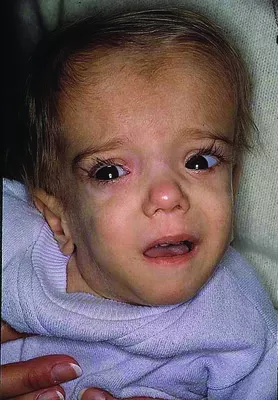 | Синдром дефицита мевалонаткиназы (СДМК) | MVK | Аутосомно-рецессивный | В основном, лица голландского или североевропейского происхождения | Неизвестна. Во всём мире описано <100 случаев | Приступы длятся 4-5 дней. Повторные обострения с лихорадкой каждые 2-3 недели. У пациентов отмечается признаки хронического воспаления между обострениями | Симптомы уже есть при рождении или появляются в раннем младенческом возрасте. У большинства отмечается лицевой и скелетный дисморфизм | Диффузная макулопапулезная или кореподобная сыпь. У некоторых - петехии или пурпура. Иногда – афтозный стоматит | Микроцефалия, долихоцефалия, умственная отсталость, когнитивные нарушения и/или задержи развития; мозжечковая атаксия, атрофия мозжечка и судороги (эпилепсия) часто развиваются со временем. Ухудшение симптомов может быть связано с вакцинацией | Редко; не связаны с МА | Часто присутствуют увеит, центральная катаракта, голубые склеры и тапеторетинальная абиотрофия сетчатки | Редко | Боль в животе, рвота и диарея отмечаются при обострениях. Гепатомегалия, спленомегалия или гепатоспленомегалия. Холестатические заболевания печени. Описан один случай фиброза печени. | Часто встречаются спленомегалия и/или лимфаденопатия | Часто отмечаются врожденные дефекты развития: микроцефалия, долихоцефалия, широкие неровные роднички, низко посаженные и развернутые кзади уши, скошенные вниз глазные щели. Часто - гипотония, миопатия, артралгия, артрит и задержка развития. | Не выявляется | Не выявляется | Анемия, лейкоцитоз, тромбоцитопения; повышены СОЭ, СРБ, SАА, КФК, IgD, IgA, IgE; отмечается выраженная хроническая мевалонатная ацидурия. | Выявление патогенных вариантов в гене MVK | |
| Дефицит антагониста рецептора интерлейкина-1β (DIRA/OMPP-синдром; многоочаговый стерильный остеомиелит, периостит и кожные пустулы) | Воспалительные заболевания костей | IL1RN | Аутосомно-рецессивный | Носителями являются 0,2% населения Ньюфаундленда и 1,3% населения Пуэрто-Рико. Также заболевание выявляется среди североамериканцев, голландцев, бразильцев, ливанцев | Неизвестна, очень редкое заболевание. В некоторых районах (Аресибо в Пуэрто-Рико) частота может достигать 1:6300. | Постоянные признаки воспаления с рождения. Нелеченный DIRA может привести к смерти в младенчестве или раннем детстве | У большинства пациентов симптомы проявляются при рождении или в младенчестве: пустулезная сыпь, боли в костях, отечность суставов, афтозный стоматит | Эпидермальные нейтрофильные пустулы в волосяных фолликулах. Афтозные язвы, стоматит, патергия, гиперкератоз, акантоз; высокая нейтрофильная инфильтрация дермы | Высокая температура НЕ типичным частым симптомом. Неврологические осложнения не распространены. Отмечено несколько случаев церебрального васкулита | Не выявляются | Поражение глаз встречается редко; может быть неинфекционный конъюнктивит | Иногда может развиваться респираторный дистресс-синдром. Описан один случай легочного гемосидероза с прогрессирующим интерстициальным фиброзом | Пациенты с DIRA редко имеют проблемы с желудочно-кишечным трактом. Часто встречается гепатомегалия, спленомегалия или гепатоспленомегалия. Высок риск развития полиорганной недостаточности при отсутствии лечения | Часто - спленомегалия | Характерны отечность суставов и сильные боли в костях. Биопсия костей не выявляет инфекции. Часто встречается расширение передних концов ребер (balloon-like), периостальные возвышения вдоль длинных костей, многоочаговые остеолитические поражения | Редко - церебральный васкулит | Не выявляется | Повышены СОЭ, СРБ, лейкоциты, отмечается хроническая анемия | Выявление патогенных вариантов в гене IL1RN | |
Синдром Маджида (хронический рецидивирующий многоочаговый остеомиелит, врожденная дизэритропоэтическая анемия и нейтрофильный дерматоз)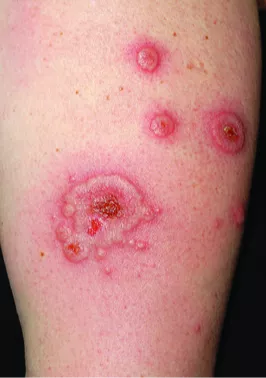 | Воспалительные заболевания костей | LPIN2 | Аутосомно-рецессивный | Ближний Восток | Неизвестна, очень редкое заболевание, описано всего несколько случаев | Приступы длятся несколько дней, 1–4 раза в месяц, сопровождаются высокой температурой, сильной болью в суставах и их отечностью | Чаще всего симптомы проявляются в младенчестве или раннем детстве, от 3 недель до 2 лет | У большинства пациентов наблюдаются воспалительные дерматозы, синдром Свита, пустулезные поражения кожи, псориаз | Высокая температура длится несколько дней и сопровождается сильными болями. Другие неврологические симптомы не отмечаются. Задержка роста и хроническая боль являются частым явлением | Не выявляются | Не выявляются | Не выявляются | Транзиторная гепатомегалия и холестатическая желтуха в неонатальном периоде | У новорожденных отмечается гепатомегалия и нейтропения; анемия встречается часто и может быть тяжелой | Околосуставной болезненный отек мягких тканей, боли в костях. Биопсия кости не выявляет инфекции. Ранний хронический рецидивирующий многоочаговый остеомиелит. Отмечается низкий рост, задержка костного возраста, контрактуры | Не выявляется | Не выявляется | Врожденная дизэритропоэтическая анемия (ВДА), повышенное СОЭ. Лейкоциты могут быть нормальными или повышенными, при этом в младенчестве отмечается нейтропения. Бактериальные посевы отрицательные | Выявление патогенных вариантов в гене LPIN2 | |
Хронический небактериальный остеомиелит (CNO): хронический рецидивирующий многоочаговый остеомиелит (CRMO) и синдром SAPHO (синовит, акне, пустулез, гиперостоз остеит)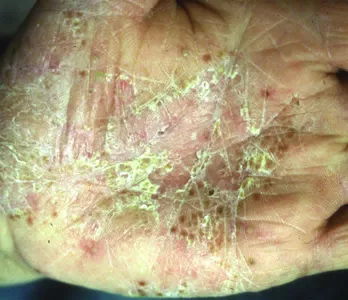 | Воспалительные заболевания костей | Неизвестен; предполагается роль LPIN2, NOD2, PSTPIP2, IL1RN | Неизвестен | Все расы, но большинство пациентов - европейцы. Чаще болеют женщины | Неизвестна, очень редкое заболевание | Заболевание длится не менее 6 месяцев с хроническими или рецидивирующими симптомами. Может длится 7-25 лет. Многие костные поражения заживают полностью | В основном поражает детей, иногда - взрослых. Пик заболеваемости приходится на возраст около 10 лет. | У некоторых пациентов наблюдается акне и/или пустулез на ладонях и/или подошвах (ладонно-подошвенный пустулез часто ассоциирован с SAPHO). У 23% пациентов наблюдается псориаз | У ряда пациентов во время обострений CRMO наблюдается лихорадка. Других неврологических симптомов не отмечаются. | Не выявляются | Иногда - увеит | Встречается редко: у некоторых пациентов наблюдается АНЦА+ васкулит, который может поражать легкие | У некоторых пациентов развиваются воспалительные заболевания кишечника | У некоторых пациентов наблюдается АНЦА+ васкулит, который может поражать почки | Отечность суставов, сильные боли в пораженных костях (в основном длинные кости). Иногда поражается челюстная кость. Более ранний возраст начала заболевания вместе с множественным поражением костей ассоциирован с более тяжелым течением заболеванием. Биопсия кости и посевы выявляют инфекции. Хронический небактериальный остеомиелит (CNO) считается частью спектра заболеваний костей с проявлениями в виде CRMO и SAPHO, но может быть самоограничивающимся и менее склонным к хронизации, чем CRMO или SAPHO. | У некоторых - артериит Такаясу или ANCA+ васкулит | Не выявляется | Рентгенограммы могут не выявлять патологии в дебюте CNO/CRMO, но МРТ всего тела при этом может выявить многоочаговые поражения костей. Нормальный или повышенный уровень лейкоцитов, СОЭ, СРБ | На данный момент отсутствует | |
| Воспалительных заболеваниях кишечника у детей с очень ранним и ранним началом (ВЗК-ОРН). Субклассификация: ВЗК-РН25/EO-IBD25 (IL10RB), ВЗК-РН28/EO-IBD28 (IL10RA) и ВЗК-РН с дефицитом IL-10. | Воспалительные заболевания кишечника, связанные с дефицитом IL-10 | IL10RA, IL10RB, IL10 (дефицит) | Аутосомно-рецессивный | Неизвестна | Неизвестна | Течение непрерывное, с периодическими обострениями симптомов (боли в животе, кровь в стуле, диарея). Описано несколько редких случаев с лихорадкой и артритом | Дебют в раннем детском возрасте, часто - в младенчестве. Отмечается раннее начало тяжелого энтероколита, болезни Крона или язвенного колита, появление перианальных свищей, задержка роста и развития | Рецидивирующий фолликулит, перианальные абсцессы. Иногда – афтозный стоматит. Редко - узловатая эритема, гангренозная пиодермия или витилиго | Неврологических симптомов не отмечаются. Редко - лихорадка | Не выявляются | Не выявляются | Не выявляются | Первым симптомом ВЗК-ОРН является кровь в стуле. Боли в животе, диарея и диагностические признаки болезни Крона или язвенного колита отмечаются в раннем детстве. Обнаруживаются перианальные свищи и другие аномалии нижнего отдела ЖКТ | Не выявляются | Отмечены отдельные случаи с болями в суставах, крестцово-подвздошной сочленении и артритом, но типичное картина заболевания не включает поражения суставов. Часто - задержка роста и развития | Не выявляется | Не выявляется | СРБ, СОЭ, тромбоциты могут быть повышены во время обострений. Часто отмечается снижение гемоглобина, альбумина, анемия. Постановка диагноз требует поведения колоноскопии | Выявление патогенных вариантов в гене IL10RA (IBD28), гене IL10RB (IBD25), гене IL-10 | |
| Дефицит антагониста рецептора IL-36 (DITRA-синдром или генерализованный пустулезный псориаз) | Пиогенные заболевания | IL36RN | Аутосомно-рецессивный | Все расы. Встречаются пациенты с европеоидным, испанским, азиатским, африканским, алжирским, тунисским происхождением | Неизвестна, редкое заболевание. 1% жителей Сфакса (Тунис) являются носителями, вероятность наличия заболевания в этой популяции составляет 0,52% | Обострения длятся от нескольких дней до нескольких недель, иногда симптомы хронизируются. Чаще всего обострения вызваны такими факторами, как инфекции, стресс, смена лекарственной терапии, беременность или менструация | Может дебютировать в детстве или во взрослом возрасте | Рецидивирующий генерализованный пустулезный псориаз, отмечается высокая температура после появления эритематозной сыпи. Иногда - акральные пустулы и повреждение ногтей. | Характерна внезапная высокая лихорадка >40°C с ознобом. У некоторых пациентов - головная боль, появляющаяся с началом сыпи и лихорадки, астения, мышечная слабость, тахикардия | Не выявляются | Не выявляются | Характерна тахикардия. Могут возникать электролитные нарушения во время лихорадки и появления пустулезной сыпи. Есть риск остановки сердца и развития сепсиса | Тошнота во время обострений, потеря аппетита. У одного пациента-младенца отмечены задержка развития и диарея | Риск почечной и печеночной недостаточности, а также системной инфекции при тяжелых обострениях | Астения, мышечная слабость во время лихорадки и обострений. Есть риск развития воспалительного артрита | Не выявляется | Не выявляется | СОЭ, СРБ, нейтрофилы, лактат повышены при обострениях. Плазменный альбумин, кальций, цинк понижены. Риск инфекций при обострениях | Выявление патогенных вариантов в гене IL36RN | |
CAMPS-синдром (CARD14-опосредованный псориаз, также известный как семейный псориаз (PSORS2) или пустулезный псориаз, опосредованный CARD14)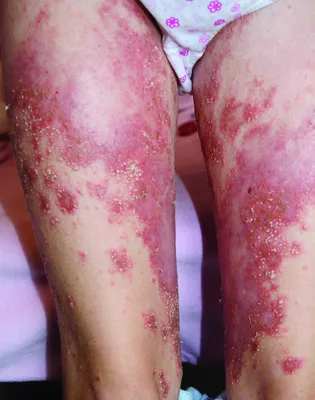 | Пиогенные заболевания | CARD14 | Аутосомно-доминантный. Встречаются мутации de novo и семейные случаи заболевания | Большинство пациентов европейского или азиатского происхождения. Известны пациенты в США, ЕС, Канаде (Ньюфаундленд), на Гаити и Тайване | Неизвестна, редкое заболевание | Непрерывное течение. Хронический пустулезный или бляшечный псориаз. Некоторые случаи с псориатическим артритом | Может дебютировать в детстве или во взрослом возрасте | Генерализованный пустулезный псориаз (может быть тяжелым) и/или бляшечный псориаз. Иногда псориаз поражает ногти | Не выявляются | Не выявляются | Не выявляются | Не выявляются | Не выявляются | Не выявляются | Периодическая боль в суставах, псориатический артрит. У 30% пациентов в одной европейской семье с наследственным псориазом (PSORS2) также был псориатический артрит | Не выявляется | Не выявляется | Умеренно повышен уровень лейкоцитов. Уровень СРБ и СОЭ повышается редко и только во время обострений | Выявление патогенных вариантов в гене CARD14 | |
| Пустулезный псориаз-15 | Пиогенные заболевания | AP1S3 | Аутосомно-доминантный | Неизвестна | Неизвестна, редкое заболевание | Пустулезные высыпания могут быть вызваны инфекциями, беременностью или приемом некоторых лекарств | Может дебютировать в разном возрасте | Часто наблюдается пустулезный псориаз по типу акродераматита Аллопо, поражающего кончики пальцев рук и ног. Также может встречаться ладонно-подошвенный, акральный или генерализованный пустулезный псориаз. Выявляются стерильные пустулы, шелушение кожи, дистрофия ногтей, коническая форма пальцев | Не выявляются | Не выявляются | Не выявляются | Не выявляются | Не выявляются | Не выявляются | Поражаются кончики пальцев и ногти. Нет признаков поражения суставов | Не выявляется | Не выявляется | Неизвестно (не описано в литературе) | Выявление патогенных вариантов в гене AP1S3 | |
PAPA-синдром (гнойный артрит, гангренозная пиодермия и акне), PAPAS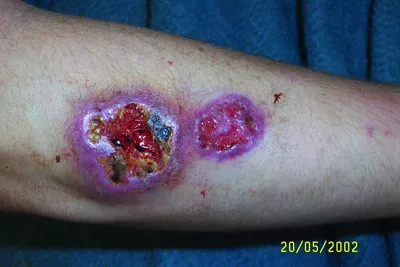 | Пиогенные заболевания; синдромальные формы гангренозной пиодермии | PSTPIP1 | Аутосомно-доминантный. Встречаются мутации de novo и семейные случаи заболевания | В настоящее время документированы случаи только в Европе, Новой Зеландии и США | Неизвестна, редкое заболевание | Заболевание представляет собой деструктивное рецидивирующее воспаление суставов, кожи и мышц. Обострения часто возникают после легкой травмы или инъекций | Первые симптомы артрита проявляются в возрасте от 1 до 10 лет, а поражения кожи - в подростковом возрасте | Язвенные поражения при гангренозной пиодермии и/или тяжелые кистозные акнэ. Высокая инфильтрация нейтрофилами пораженных тканей. Положительный тест патергии | Лихорадка может сопровождать эпизоды воспаления суставов и боли. Других неврологических симптомов не отмечается | Не выявляются | Не выявляются | Не выявляются | У некоторых пациентов развиваются воспалительные заболевания кишечника | Не выявляются | Эпизодический воспалительный артрит, часто поражающий один сустав за раз, артрит не проходит сам по себе. Характерен периодический стерильный периферический эрозивный артрит. Повреждение и разрушение суставов часто могут развиваться из-за артрита. | Не выявляется | Не выявляется | Посевы биоптатов кожи и кости отрицательные. Синовиальная жидкость гнойная, множество нейтрофилов. При обострениях повышены СРБ, СОЭ, лейкоциты | Выявление патогенных вариантов в гене PSTPIP1 | |
| PAPASH-синдром (гнойный артрит, акне, гангренозная пиодермия и гнойный гидраденит) | Пиогенные заболевания; синдромальные формы гангренозной пиодермии PSTPIP1 | Неизвестен | Неизвестна | Неизвестна, редкое заболевание | Представляет собой сочетание синдромов PAPA и PASH (включает все их симптомы). Характерны пиогенный артрит, гангренозная пиодермия, акне, гнойный гидраденит. Продолжительность заболевания 2-15 лет | Средний возраст появления угревой сыпи составляет 15 лет, средний возраст постановки диагноза — 31 год (от 16 до 44 лет). | Характерны гангренозная пиодермия, акне, гнойный гидраденит. Гангренозная пиодермия - нейтрофильный дерматоз, характеризующийся появлением болезненных быстрорастущих одиночных или множественных язв с валикообразными приподнятыми подрытыми краями фиолетово-багровой окраски с гиперемией по периферии. Гнойный гидраденит – хронический рецидивирующий дерматоз с элементами аутовоспаления, длящийся не менее полугода, характеризующийся появлением воспалительных узлов с гнойным отделяемым, склонных к образованию свищевых ходов и «шнуровидных» рубцов, чаще гипертрофических. Конглобатные угри (множественные, нагроможденные) — тяжелая форма акне, имеющая хронический, рецидивирующий характер. Конглобатное акне отличается постепенным развитием и длительным течением (может наблюдаться в течение многих лет). | Информация дополняется | Информация дополняется | Может быть ассоциирован с воспалительными заболеваниями глаз | Информация дополняется | Может быть ассоциирован с воспалительными заболеваниями кишечника | Информация дополняется | Харктерен пиогенный артрит, похожий на спондилоартрит, но не ассоциированый с HLA-B27 | Информация дополняется | Информация дополняется | Информация дополняется | Выявление патогенных вариантов в гене PSTPIP1 | ||
| PASH-синдром (гангренозная пиодермия, акне и гнойный гидраденит) | Пиогенные заболевания; синдромальные формы гангренозной пиодермии | PSTPIP1, MEFV, NOD2, IL1RN, PSMB8, NLRP3, NCSTN, PSEN1/PSEN2 | Неизвестен | Неизвестна | Неизвестна, редкое заболевание. Мужчины болеют в два раза чаще женщин | Лихорадка нетипична (в отличие от PAPA). Синдром PASH обычно начинается с появления болезненных конглобатных угрей, за которыми следует развитие гнойного гидраденита, а затем гангренозной пиодермии. Продолжительность заболевания обычно составляет от 3 до 7 лет. | Средний возраст дебюта заболевания - 34 года | Характерны гангренозная пиодермия, акне и гнойный гидраденит. Гангренозная пиодермия - нейтрофильный дерматоз, характеризующийся появлением болезненных быстрорастущих одиночных или множественных язв с валикообразными приподнятыми подрытыми краями фиолетово-багровой окраски с гиперемией по периферии. Гнойный гидраденит – хронический рецидивирующий дерматоз с элементами аутовоспаления, длящийся не менее полугода, характеризующийся появлением воспалительных узлов с гнойным отделяемым, склонных к образованию свищевых ходов и «шнуровидных» рубцов, чаще гипертрофических. Акне могут быть различной степени тяжести, от незначительной до конглобантных. Конглобатные угри (множественные, нагроможденные) - тяжелая форма акне, имеющая хронический, рецидивирующий характер. | Лихорадка нетипична (в отличие от PAPA) | Информация дополняется | Информация дополняется | Информация дополняется | Информация дополняется | Информация дополняется | Отличается от PAPA и PAPASH отсутсвием стерильного пиогенного артрита | Информация дополняется | Информация дополняется | Информация дополняется | Выявление патогенных вариантов в генах PSTPIP1, MEFV, NOD2, IL1RN, PSMB8, NLRP3, NCSTN, PSEN1/PSEN2 | |
| PASS-синдром (гангренозная пиодермия, акне, гнойный гидраденит и анкилозирующий спондилит) | Пиогенные заболевания; синдромальные формы гангренозной пиодермии | PSTPIP1 | Неизвестен | Неизвестна | Неизвестна, редкое заболевание | Характерны гангренозная пиодермия, акне, гнойный гидраденит, серопозитивная спондилоартропатия. Во время обострений отмечается лихорадка и сильная боль в пояснице | Информация дополняется | Характерны гангренозная пиодермия, акне, гнойный гидраденит. Гангренозная пиодермия - нейтрофильный дерматоз, характеризующийся появлением болезненных быстрорастущих одиночных или множественных язв с валикообразными приподнятыми подрытыми краями фиолетово-багровой окраски с гиперемией по периферии. Гнойный гидраденит – хронический рецидивирующий дерматоз с элементами аутовоспаления, длящийся не менее полугода, характеризующийся появлением воспалительных узлов с гнойным отделяемым, склонных к образованию свищевых ходов и «шнуровидных» рубцов, чаще гипертрофических. Конглобатные угри (множественные, нагроможденные) — тяжелая форма акне, имеющая хронический, рецидивирующий характер. Конглобатное акне отличается постепенным развитием и длительным течением (может наблюдаться в течение многих лет). | Во время обострений отмечается лихорадка и сильная боль в пояснице | Информация дополняется | Информация дополняется | Информация дополняется | Информация дополняется | Информация дополняется | Отличается от других форм синдромальной гангренозной пиодермии наличием анкилозирующего спондилита (серопозитивной спондилоартропатии). В отличие от PAPA, харакетрно негнойное поражение суставов. Воспалительные изменения в крестцово-подвздошных и аксиальных суставах на рентгенограммах, а также отрицательный ревматоидный фактор в сыворотке крови согласуются с диагнозом серонегативного спондилоартрита. | Информация дополняется | Информация дополняется | IL-1 повышен в крови при обострениях. Воспалительные изменения в крестцово-подвздошных и аксиальных суставах на рентгенограммах, а также отрицательный ревматоидный фактор в сыворотке крови согласуются с диагнозом серонегативного спондилоартрита. | Выявление патогенных вариантов в гене PSTPIP1 | |
| PAC-синдром (гангренозная пиодермия, акне и язвенный колит) | Пиогенные заболевания; синдромальные формы гангренозной пиодермии | PSTPIP1 | Неизвестен | Неизвестна | Неизвестна, редкое заболевание | Информация дополняется | Информация дополняется | Гангренозная пиодермия - нейтрофильный дерматоз, характеризующийся появлением болезненных быстрорастущих одиночных или множественных язв с валикообразными приподнятыми подрытыми краями фиолетово-багровой окраски с гиперемией по периферии. Конглобатные угри (множественные, нагроможденные) — тяжелая форма акне, имеющая хронический, рецидивирующий характер. Конглобатное акне отличается постепенным развитием и длительным течением (может наблюдаться в течение многих лет). | Информация дополняется | Информация дополняется | Информация дополняется | Информация дополняется | Отличается от других форм гангренозной пиодермии наличием язвенного колита или неклассифицируемого воспалительного заболевания кишечника | Информация дополняется | Информация дополняется | Информация дополняется | Информация дополняется | Информация дополняется | Выявление патогенных вариантов в гене PSTPIP1 | |
| Врожденная сидеробластная анемия с иммунодефицитом, лихорадкой и задержкой развития (SIFD) | Врожденные сидеробластные анемии | TRNT1 | Аутосомно-рецессивный | Неизвестна | Неизвестна, редкое заболевание | Приступы каждые 2-4 недели, длятся 5-7 дней. У некоторых пациентов выявляются определенные временные закономерности, но в большинстве случаев закономерностей нет, приступы могут быть от еженедельных до повторяющихся каждые 3-4 недели. Периодически лихорадка сопровождается рвотой и диареей (чаще всего начинаются в младенчестве) | Чаще всего симптомы проявляются в младенческом возрасте или до 3 месяцев. Описан один случай с дебютом в 18 месяцев | Сыпь встречается редко. У некоторых пациентов отмечается заметная бледность при рождении. Встречается повышенная ломкость волос. Описан один случай с хроническим ихтиозом, эритемой и гипопигментацией кожи, биопсия выявила периваскулярный лимфогистиоцитарный инфильтрат, а электронная микроскопия - несколько отложений фибриллярного амилоидоподобного материала | Периодическая лихорадка, прогрессирующая задержка когнитивных способностей и развития, проблемы с речью и пониманием, церебральная атрофия. Судороги, иногда с мозжечковой атаксией. Нейродегенерация, аномалии мозжечка | Сенсоневральная тугоухость | Пигментный ретинит. Один случай атипичного пигментного ретинита и белоточечной абиотрофии сетчатки | Дилатационная кардиомиопатия. Сердечная недостаточность является основной причиной смерти в большинстве случаев. Иммунодефицит и повышенный риск развития синусита, пневмонии/легочных инфекций (но не во время обострений заболевания) | Рвота и диарея с лихорадкой при обострениях. Возможна умеренная гепатомегалия и спленомегалия (гепатоспленомегалия), нефрокальциноз. Высокий риск смерти от полиорганной недостаточности. Циклическая рвота с метаболическим ацидозом, плохим усвоением пищи, желудочно-кишечными расстройствами, болями в животе, сопровождающимися лихорадкой. | Иммунодефицит, лимфаденопатия, спленомегалия. Один случай кровоизлияния в надпочечники у плода | Прогрессирующая генерализованная гипотония или гипотония мышц туловища. Грубая задержка моторики и развития, аваскулярные некрозы. Описан один случай мышечной метаболической миопатии | Не выявляется | Не выявляется | Во время обострений повышены СОЭ, СРБ, ферритин, трансферрин, отмечается гиперкальциурия. Также во время обострений может наблюдаться метаболический ацидоз и аминоацидурия. Отмечается тяжелая сидеробластная анемия. Кольцевидные сидеробласты в биоптатах костного мозга. В-клеточная лимфопения, гипогаммоглобулинемия и/или низкие уровни зрелых CD19+ В-клеток в крови. Иммунодефицит. | Выявление патогенных вариантов в гене TRNT1 | |
Синдром Блау (детский гранулематозный артрит; ювенильный системный гранулематоз; саркоидоз с ранним началом; NOD2-ассоциированное заболевание)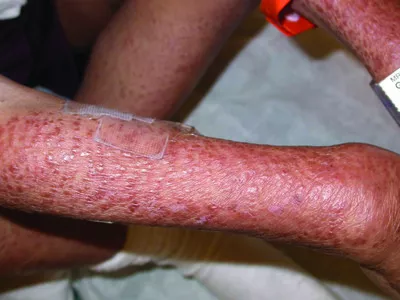 | NOD2-ассоциированное гранулематозное заболевание | NOD2 (определенные мутации) | Аутосомно-доминантный | Все расы | Неизвестна, редкое заболевание | Периодическая или постоянная (ежедневная) лихорадка, сыпь и артрит | Сыпь часто появляется к 4 месяцам, лихорадка и другие симптомы появляются к 4 годам | Первый симптом - чешуйчатые бляшки. Сыпь часто начинается на лице, затем появляется на туловище или груди | Практически ежедневная лихорадка. У некоторых пациентов наблюдаются краниальные невропатии. У 80% - нарушения зрения и деформации суставов (без лечения). В некоторых случаях поражаются периферические нервы | Не выявляются | Увеит (в некоторых случаях приводит к развитию слепоты). У 50% пациентов - катаракта, у 1:3 - вторичная глаукома. Конъюнктивит и/или воспаление слезных желез, сетчатки и зрительных нервов является частым проявлением заболевания | У некоторых пациентов есть предсердная гипертензия и/или перикардит. В некоторых случаях есть поражение легких | Гепатомегалия, спленомегалия или гепатоспленомегалия, иногда - боли в животе | Спленомегалия, лимфаденопатия | Симметричный хронический полиартрит или олигоартрит запястий, коленей, лодыжек, обычно вызван выраженным тендовагинитом. | Может быть лейкоцитокластический васкулит | Не выявляется | Высокий уровень СРБ и СОЭ, ангиотензин-превращающего фермента (АПФ), иммуноглобулинов. Анемия, лейкопения, эозинофилия, гематурия, протеинурия, пиурия, аномальные показатели печеночных проб | Выявление определенных патогенных вариантов в гене NOD2 | |
| Бехчета-подобный семейный аутовоспалительный синдром (AISBL), синдром гаплонедостаточности А20 (HA20) | Дефицит регулирующего NF-κB белка A20 | TNFAIP3 | Аутосомно-доминантный | Заболевание описано у пациентов турецкого, европейского и японского происхождения | Неизвестна, редкое заболевание. У некоторых пациентов заболевание описано у представителей нескольких поколений. У части пациентов ранее была ошибочно диагностирована болезнь Бехчета | В большинстве случаев заболевание дебютирует в детстве с язв полости рта и половых органов, увеита, васкулита, которые имитируют болезнь Бехчета. У некоторых пациентов в дебюте отмечаются артралгии и/или полиартрит. Может быть периодическая лихорадка | Чаще всего заболевание дебютирует в возрасте от 2 до 16 лет. Описан один случай дебюта в младенчестве | Язвы полости рта и половых органов (похожие на язвы при болезни Бехчета), подмышечные и кожные абсцессы. Тест патергии у некоторых пациентов положительный. У ряда пациентов наблюдаются другие кожные высыпания, такие как эритематозные папулы, фолликулит или сыпь на скулах | Описан один случай с васкулитом центральной нервной системы, хореей и мигренью. Один случай с головными болями | Не описаны | Передний увеит (может быть двусторонним), хориоретинальные рубцы, макулярный фиброз (вторичный по отношению к васкулиту сетчатки), приводящие к нарушение зрения. Данные симптомы выявляются часто | Описан один случай перикардита в младенчестве. Один случай идиопатической тромбоцитопенической пурпуры | Может быть колит. Язвы в ротоглотке, терминальном отделе подвздошной кишки или толстой кишке. Описан один случай с тошнотой, рвотой, потерей веса. Биопсия слизистой ЖКТ выявляет признаки воспаления | Описано несколько случаев лимфопении, дефицита IgG2 или IgG2 и IgG4 и низкий уровень полисахаридных антител | Артралгия с полиартритом (недеформирующим) или без него в крупных и мелких суставах. Наиболее распространен полиартрит мелких суставов. У одного пациента описан тендинит. У некоторых пациентов ошибочно диагностируют системную красную волчанку | Может быть васкулит, в том числе васкулит сетчатки | Не описан | При обострениях могут быть повышены СРБ, СОЭ или другие воспалительные маркеры. У некоторых пациентов выявляются аутоантитела: волчаночный антикоагулянт, анти-dsDNA, АТ к кардиолипину, АТ к РНП, АНА. У некоторых пациентов выявляются HLA-B51, HLA-B15, или HLA-B39/B44. У нескольких пациентов наблюдалась лимфопения, дефицит подклассов IgG2 или IgG2 и IgG4 и низкий уровень полисахаридных антител. Описан один случай гемолитической анемии и один случай идиопатической тромбоцитопенической пурпуры | Выявление патогенных вариантов в гене TNFAIP3 | |
| NLRP12-ассоциированный периодический синдром (NLRP12-AID), семейная холодовая крапивница II типа, семейный холодовой аутовоспалительный синдром 2-го типа (FCAS2), гваделупская периодическая лихорадка | NLRP12-ассоциированное аутовоспалительное заболевание | NLRP12 | Аутосомно-доминантный. Встречаются мутации de novo и семейные случаи заболевания | Описаны случаи в Гваделупе, США, Мартинике, Франции, Италии и Армении | Неизвестна | Обострения длятся от 1-3 до 7-15 дней с лихорадкой 39-40°C, сыпью и болями. Как правило, провоцируются холодом | Дебют в неонатальном/раннем младенческом возрасте. Сыпь, лихорадка и другие симптомы могут присутствовать при рождении | Кожные симптомы появляются во время обострений. У некоторых пациентов отмечается крапивница, вызванная холодом, или сыпь на скулах. Может быть афтозный стоматит. Холодовой провокационный тест отрицательный | Лихорадка 39–40°С, миалгия, приступообразные головные боли. Других неврологических симптомов не отмечается | Может быть нейросенсорная тугоухость | Не выявляются | Не выявляются | У некоторых пациентов отмечаются абдоминальные боли во время приступов | Может быть лимфаденопатия | Миалгия, артралгия, утомляемость и недомогание при обострениях. Повреждение костей или суставов не отмечено | Не выявляется | Не выявляется | Во время обострений может отмечаться повышение СРБ | Выявление патогенных вариантов в гене NLRP12 | |
| Протеасомно-ассоциированные аутовоспалительный синдром (PRAAS), хронический атипичный нейтрофильный дерматоз с липодистрофией и подъемами температуры (CANDLE-синдром), синдром Накаджо-Нишимура (NNS), японский аутовоспалительный синдром с липодистрофией (JASL) | Протеасомно-ассоциированные аутовоспалительный синдром (PRAAS) | PSMB8, PSMB4, PSMB9, PSMA3, POMP | Аутосомно-рецессивный | Заболевание описано у пациентов европеоидной расы, латиноамериканцев, японцев и один случай в Южной Африке | Неизвестна, редкое заболевание | Хроническая лихорадка с обострениями | Симптомы часто появляются до 6 месяцев. Отмечается неуклонная прогрессия симптомов | Кольцевидные кожные бляшки с остаточной пурпурой. Липодистрофия сначала появляется на лице и вокруг суставов, а также на конечностях. Губы отекают при обострениях. Веки постоянно отечные, фиолетовые (багрово-красные) | Асептический менингит, задержка роста и развития | Частые отиты и/или рецидивирующие синуситы. | Узелковый эписклерит. Конъюнктивит. Кератит. Периорбитальный отек. Веки постоянно отечные, фиолетовые (багрово-красные) | Есть риск развития аритмий и дилатационной кардиомиопатии. Утолщение дистальных фаланг пальцев рук и ног по типу «барабанных палочек» | Диарея при обострениях. Гепатомегалия и спленомегалия с повышенными печеночными ферментами. Задержка роста и развития. Существует риск развития полиорганной недостаточности и смерти | Спленомегалия, лимфаденопатия | Контрактуры суставов, атрофия мышц, липодистрофия, вызванная панникулитом, миозит, утомляемость и недомогание. Воспаление хрящей носа и уха (хондрит). Низкий рост и вес | Не выявляется | Не выявляется | Гипохромная нормоцитарная анемия. Высокий уровень СРБ, СОЭ, триглицеридов. Может быть повышен уровень тромбоцитов, ТТГ и/или ЛПНП | Выявление патогенных вариантов в генах PSMB8, PSMB4, PSMB9, PSMA3, POMP | |
| Спондилоэнхондродисплазия с нарушением иммунной регуляции (SPENCDI), иммуноскелетный синдром Ройфмана, комбинированный иммунодефицит с аутоиммунными проявлениями и спондилометафизарной дисплазией, синдром Ройфмана-Коста | Интерферон-опосредованные аутовоспалительные заболевания | ACP5 | Аутосомно-рецессивный | Неизвестна | Неизвестна, редкое заболевание | В раннем возрасте выявляются рецидивирующие респираторные инфекции, деформации костей и хрящей, низко посаженные уши, заостренный нос | Дебют в младенчестве, детстве или подростковом возрасте | Гиперпигментированные пятна, витилиго. Узкий, заостренный нос. Низко посаженные уши. Высокий риск развития тяжелой формы ветряной оспы. Могут быть симптомы болезни Рейно. Описан один случай с симптомами, напоминающими синдром Шегрена, и тяжелой склеродермией | У большинства пациентов нет неврологических проявлений. Описан один случай энцефалита с летальным исходом. Может быть спастичность, когнитивный дефицит и/или задержкой развития, могут выявляться церебральные кальцификаты | Нормальный слух. Рецидивирующий средний отит. Низко посаженные уши | Не выявляются | Рецидивирующие респираторные инфекции (синусит, пневмония), рестриктивные заболевания легких и/или интерстициальный фиброз. Идиопатическая тромбоцитопеническая пурпура | У некоторых развивается болезнь Крона и диарея. Описан один случай энтероколита. Риск сопутствующих аутоиммунных заболеваний. Может быть гипотиреоз | Лимфаденопатия. Идиопатическая тромбоцитопеническая пурпура, симптомы системной красной волчанки и других аутоиммунных заболеваний. | Низкий рост. Деформации костей (спондилометафизарная дисплазия). Неровные, склерозированные двусторонние дистальные метафизы лучевой/локтевой кости, бедренной кости и проксимальной малоберцовой кости. Дефекты позвоночника: платиспондилия, неровности в замыкательных пластинках позвонков. Поражены хрящи (ушные и носовые). У некоторых пациентов сопутствующий ювенильный ревматоидный артрит (ЮРА). Описан один случай с полимиозитом | Не выявляется | Не выявляется | Нормальный или повышенный уровень IgG. Снижено количество циркулирующих Т-клеток. Гипотиреоз. Идиопатическая тромбоцитопеническая пурпура (ИТП). Гуморальный и клеточный иммунодефицит | Выявление патогенных вариантов в гене ACP5 | |
| STING-ассоциированная васкулопатия с ранним началом (SAVI-синдром), TMEM173-AID | Интерферон-опосредованные аутовоспалительные заболевания | TMEM173 (STING1) | Аутосомно-доминантный | Неизвестна | Неизвестна, редкое заболевание | Течение непрерывное, заболевание начинается в младенчестве с лихорадки, прогрессирующих кожных симптомов и васкулита. Обострения провоцируются холодом | Дебют до 8 недель (в большинстве случаев) | Обострения провоцируются холодом. Рецидивирующая сыпь на скулах. Тонкие волосы. Шелушащаяся, пустулезная, фиолетовая сыпь и/или сыпь в виде волдырей на дистальных частях пальцев рук и ног, носу, щеках и ушных раковинах, которая прогрессирует в акральный некроз и/или гангрену (приводящую к ампутации пальцев). Обморожения. Струп и болезненные корки на изъязвленных поражениях. Состояние кожных поражений ухудшается зимой. Биопсия кожи выявляет воспалительный инфильтрат, признаки лейкоцитокластического васкулита, микротромботической ангиопатии мелких сосудов дермы и лейкоцитоклазии. Также выявляются отложения IgM или фибрина в сосудах. Описан один случай некротизирующего фасциита с летальным исходом. Телеангиэктазии, болезнь Рейно, сетчатое ливедо, перфорированная носовая перегородка. Потеря или дистрофия ногтей. | Редко выявляется кальцификация базальных ганглиев. Когнитивные функции не нарушены | Не выявляются | Не выявляются | Интерстициальное заболевание легких и легочный фиброз выявляются при КТ у многих пациентов, в некоторых случаях могут приводить к летальному исходу. Может быть эмфизема легких. Тахипноэ при рождении, отклонения от нормы в функциональных легочных тестах. У нескольких пациентов описана артериальная гипертензия. Лимфаденопатия ворот легких или паратрахеальной области. При биопсии легкого выявляется лимфоцитарный воспалительный инфильтрат | Задержка роста является обычным явлением. Патология брюшной полости, печени, селезенки встречаются редко | Может быть генерализованная лимфаденопатия. Может быть прикорневая или паратрахеальная лимфаденопатия | Серопозитивный полиартрит, артралгия, миозит | Распространенный васкулит. Часто выявляется повреждение мелких сосудов, извитые капилляры ногтевого ложа, потеря капиллярных петель. Телеангиэктазии на конечностях и твердом небе | Не выявляется | Повышены СОЭ, СРБ, IgG, IgA, гамма-глобулины. Отмечается анемия, лейкопения, тромбоцитоз, Т-клеточная лимфопения с нормальным уровнем В-клеток. Может выявляться низкий титр ANA, c-ANCA, p-ANCA, антифосфолипидных антител | Выявление патогенных вариантов в гене TMEM173 (STING1) | |
| Синдром Экарди-Гутьер (синдром Айкарди-Гутьереса, AGS), семейная детская энцефалопатия с кальцификацией базальных ганглиев и хроническим лимфоцитозом спинномозговой жидкости | Интерферон-опосредованные аутовоспалительные заболевания | Дебют у новорожденных (с высоким уровнем летальности): TREX1 (AGS1), RNASEH2A (AGS4), RNASEH2C (AGS3). Более поздний дебют (летальность ниже): IFIH1 (AGS7), DSRAD (AGS6), SAMHD1 (AGS5), RNASEH2B (AGS2) | В большинстве случаев наследуется аутосомно-рецессивно. Мутации в TREX1 и DSRAD также могут наследоваться аутосомно-доминантно | Неизвестна | Неизвестна, редкое заболевание | Обострения могут длиться месяцами с появлением симптомов и энцефалопатии на первом году жизни. У 40% есть обморожения, начиная с 1 года | Энцефалопатия часто является первым симптомом, выявляется на первом году жизни, с лихорадкой, раздражительностью и прогрессирующими неврологическими изменениями. У 40% пациентов развиваются обморожения, начиная с раннего детства. 25% умирают в течение первого года жизни | Отморожения являются классическим кожным симптомом, наблюдаемым у 40% пациентов, и могут начать развиваться после первого года жизни. Они могут быть вызваны холодом и/или усугубляются под воздействием холода. Отморожения могут быть болезненными, зудящими, отечными и присутствовать на дистальных участках ушей, пальцев рук и ног. Существует широкий диапазон тяжести поражения, от похолодания пальцев рук и ног и/или эритематозных бляшек до тяжелого повреждения тканей и самоампутации. Отмечен микрососудистый васкулит, он может проявляться пурпурой, петехиями, акроцианозом. У некоторых пациентов может быть желтуха новорожденных. У некоторых – афтозный стоматит | Лихорадка длится дни или недели во время приступов и сопровождается раздражительностью. Могут быть судороги. Прогрессирующая энцефалопатия и церебральная атрофия, задержка умственного развития, начинающиеся в младенчестве. Микроцефалия, дистония, низкий IQ. Выявляются кальцификаты в белом веществе мозга или базальных ганглиях. Лейкоэнцефалопатия. Лимфоцитоз в цереброспинальной жидкости | Не выявляются | Прогрессирующее поражение глаз из-за неврологического повреждения. Глаукома и/или катаракта в некоторых случаях. Visual inattention and ocular jerking | Не выявляются | Часто может быть рвота и проблемы с кормлением. Редко - гепатомегалия, спленомегалия, гепатоспленомегалия | Иногда может быть спленомегалия | Может быть тугоподвижность суставов, спастичность, дистония конечностей или гипотония туловища | Васкулит мелких сосудов выявляется при биопсии кожи, взятой с дистальных участков при обморожениях | Не выявляется | Повышены печеночные ферменты. Лимфоцитоз СМЖ с повышенным уровнем альфа-интерферона в сыворотке и СМЖ при отсутствии данных в пользу вирусной инфекции. Может быть тромбоцитопения. Нормальный уровень СОЭ, СРБ, ANA, волчаночного антикоагулянта, АТ к кардиолипину, IgG, IgM, криоглобулинов, альфа-1-антитрипсина. | Выявление патогенных вариантов в нижеперечисленных генах. Дебют у новорожденных: TREX1 (AGS1), RNASEH2A (AGS4), RNASEH2C (AGS3). Более поздний дебют: IFIH1 (AGS7), DSRAD (AGS6), SAMHD1 (AGS5), RNASEH2B (AGS2) | |
| Синдром Свита (острый фебрильный нейтрофильный дерматоз) | Нейтрофильные дерматозы | В настоящее время неизвестен. Чаще болеют носители HLA-B54 | Неизвестен | Все расы | Редкое заболевание. Заболеваемость в Иране составляет 3:10 000 новых дерматологических пациентов | Лихорадка, часто длится многие дни и недели, её появление может предшествовать появлению других симптомов. У 1/3 - 2/3 пациентов наблюдаются рецидивирующие симптомы заболевания. В других случаях симптомы появляются один раз в жизни. Существует три формы заболевания: 1) классическая/идиопатическая; 2) вызванная лекарственными средствами; 3) синдром Свита, ассоциированный со злокачественными новообразованиями. Беременность может спровоцировать идиопатический СС. | Дебют во взрослом возрасте. Чаще встречается среди женщин среднего возраста, но также и у мужчин. Редко встречается у младенцев или детей. Синдром Свита возникает в ответ на какой-либо триггер, такой как инфекция, воспаление (например, ВЗК), аутоиммунные заболевания, вакцинация, рак или определенные лекарства | Положительный тест патергии. Множественные болезненные кожные высыпания, варьирующиеся от папул и пузырьков до широких отечных бляшек. Наиболее распространенные области высыпаний — шея, лицо, верхняя часть груди, спина и конечности. У некоторых язвы появляются только в областях, которые подвергаются воздействию солнца. Поражения могут быть кольцевидными, псевдовезикулярными и могут выглядеть как атипичная гангренозная пиодермия. Могут быть афтозные или слизистые язвы (иногда даже глазные язвы). У некоторых пациентов наблюдается узловатая эритема. Биопсия кожи выявляет нейтрофильное воспаление и лейкоцитоклазию без признаков васкулита. Подкожный синдром Свита поражает более глубокие ткани и может напоминать целлюлит. При нейтрофильном дерматозе рук (вариант синдрома Свита) появляются фиолетовые узелки, в основном на дистальной части рук и пальцев (реже - на ладонях). Гистоцитоидный синдром Свита связан со злокачественными новообразованиями или ревматоидным артритом, происходит инфильтрация тканей миелоидными клетками вместо нейтрофилов. Высыпания овальные, от красного до фиолетового или коричневатого цвета | Лихорадка длится от нескольких дней до нескольких недель, появляется в дебюте заболевания до возникновения других симптомов и во время обострений. При СС, ассоциированном с ЗНО, лихорадка может отсутствовать. Головная боль, утомляемость и недомогание являются частыми симптомами. Редко встречается неврологическая форма синдрома Свита. Описано несколько случаев СС с поражением ЦНС, асептическим менингитом и/или энцефалитом. | Иногда могут быть пустулы или бляшки в наружном слуховом проходе и на барабанной перепонке. Описано несколько случаев сенсоневральной тугоухости (неврологическая форма СС) | Синдром Свита может влиять на зрение, проявляется болезненностью в глазах с липким секретом, могут появляться глазные язвы. Есть риск развития конъюнктивита, конъюнктивального кровоизлияния, блефарита, ирита, увеита, кератита, эпислерита, склерита, дакриоаденита, хориоидита, периокулярного отека и/или глаукомы | Респираторная инфекция является частым предшественником появления симптомов идиопатического СС. Описан сопутствующий аортальный стеноз, кардиомегалия, вазодилатация, нейтрофильная инфильтрация миокарда, сердечная недостаточность. Описано несколько случаев инфильтрации слизистой глотки, отека и обструкции верхних дыхательных путей, плеврального выпота, бронхиальных пустул и воспаления. | Повышен риск развития воспалительных заболеваний кишечника (БК и ЯК). Гепатомегалия, спленомегалия в некоторых случаях. Некоторые случаи с нейтрофильным воспалением в кишечнике или в печеночных воротах. Воспалительное заболевание кишечника могут спровоцировать развитие синдрома Свита. В 11–50% идиопатического СС наблюдается нарушение функции почек. Могут наблюдаться гематурия, протеинурия, гломерулонефрит | Спленомегалия, лимфаденопатия | Артралгия, артрит. Может наблюдаться рецидивирующий полихондрит. Синдром Свита может присутствовать у пациентов, которые также страдают ревматоидным артритом, системной красной волчанкой, синдромом Стилла или саркоидозом. Некоторые случаи ассоциированы с остеитом или CRMO/SAPHO. У детей может развиваться ассоциированный с дерматозом стерильный остеомиелит | Не выявляется | Не выявляется | При обострениях отмечается повышение СОЭ и СРБ, нейтрофильный лейкоцитоз, иногда выявляются p-ANCA или c-ANCA. При СС, ассоциированном с ЗНО, показатели клинического анализа крови могут варьировать в широких пределах | На данный момент отсутсвует | |
Болезнь Бехчета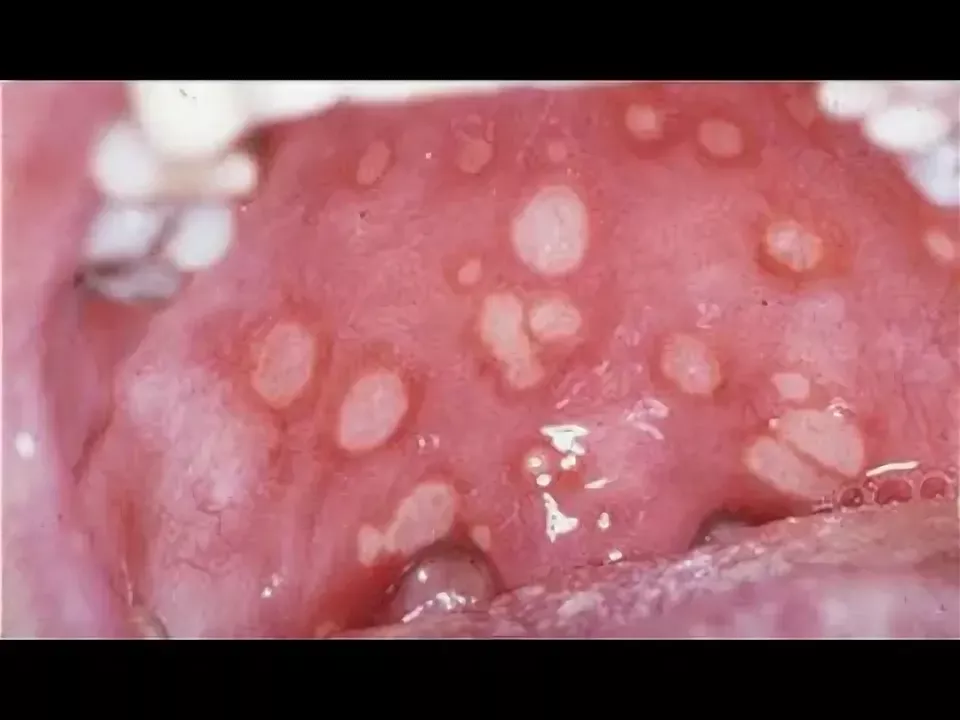 | Идиопатический нетрофильный дерматоз | Полиморфизм ERAP1 (у HLA-B51-позитивных пациентов); полиморфизм CCR1, KLRC4, STAT4 | Четких закономерностей в характере наследования нет, хотя есть данные в пользу генетической предрасположенности, особенно в случаях раннего дебюта | Распространена на Ближнем Востоке, в Азии и в Японии («болезнь Шёлкового пути»). Редко встречается в США | 80–370:100 000 в Турции, 10:100 000 в Японии и 0,6:100 000 в Йоркшире, Великобритания. | Афтозные язвы присутствуют почти у всех пациентов во время обострений, около 10 дней, с увеитом и артритом | Чаще всего симптомы проявляются в раннем взрослом возрасте (20–30 лет), но дебют может быть в детстве или в любом другом возрасте | Положительный симптом патергии. Псевдофолликулит, узловатая эритема и/или угревидная сыпь. У 98% - афтозный стоматит, у 65% - генитальные язвы | У 20-40% развивается неврологическая форма заболевания с головными болями, асептическим менингитом или менингоэнцефалитом, судорогами, гемиплегией или параличами черепных нервов. Может быть церебральный венозный тромбоз с высоким внутричерепным давлением | Не выявляются | Частый наблюдается и/или задний увеит. Может быть катаракта, ретинальный васкулит. Риск развития слепоты <30%. Отек диска зрительного нерва при неврологической форме заболевания | Миокардит, эндокардит с аортальной или митральной недостаточностью, артериальная аневризма, тромбоэмболия легочной артерии | Язвы на всем протяжении ЖКТ от ротовой полости до ануса. Может быть гепатомегалия, спленомегалия или гепатоспленомегалия. Тошнота, боли в животе, анорексия, диарея (может быть кровавой) | Спленомегалия, лимфаденопатия | У 45% пациентов - артралгии и/или артрит, часто поражаются колени и/или лодыжки, но могут быть затронуты и другие суставы. Суставные жалобы могут быть первым признаком болезни Бехчета. Рентгенограмма не выявляет патологии, но синовиальная оболочка часто инфильтрирована нейтрофилами или мононуклеарными клетками, с признаками васкулита | Обширный васкулит, в 30% случаев - с венозным тромбозом | Не выявляется | Выяление гена HLA-B51 | ||
PFAPA-синдром (периодическая лихорадка с афтозным стоматитом, фарингитом и аденитом), синдром Маршалла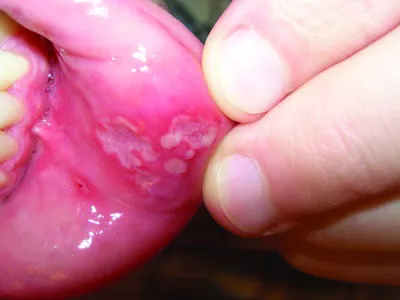 | Идиопатическое заболевание | Неизвестен | Неизвестен | Все расы | Частота неизвестна. PFAPA - наиболее частая причина неинфекционной периодической лихорадки. | Периодическая лихорадки и другие симптомы длятся 3-6 дней, повторяются каждые 21-28 дней. Крайне предсказуемая частота обострений в большинстве случаев. Нет симптомов между обострениями. Не выявляется никаких триггеров. Если между обострениями наблюдаются какие-либо постоянные симптомы, необходимо проводить дифференциальную диагностику с аутовоспалительными периодическими синдромами | Дебют в раннем детстве, обычно в возрасте от 2 до 5 лет. Чаще всего проходит в подростковом возрасте. Описано несколько случаев, когда болезнь дебютировала во взрослом возрасте. | Афтозный стоматит и экссудативный фарингит (без инфекции) являются классическими симптомами. Кожная сыпь нетипична и не входит в диагностические критерии PFAPA. Если сыпь появляется во время обострений или сохраняется между обострениями, следует думать о других аутовоспалительных заболеваниях | Высокая температура в течение 3-6 дней с ознобом и недомоганием. У некоторых пациентов наблюдаются головные боли во время обострений. Другие неврологические симптомы не отмечаются | Не выявляются | Не выявляются | Лихорадка, стоматит и фарингит при обострениях не связаны с респираторными заболеваниями | При обострениях часто наблюдаются боли в животе и диарея | Шейная лимфаденопатия во время обострений | Артралгии, усталость и недомогание. Не выявляется постоянных суставных и костных жалоб. Нет симптомов между обострениями | Не выявляется | Не выявляется | СОЭ, СРБ, лейкоциты повышены только во время обострений. Все лабораторные показатели нормальные вне обострений или между обострениями. Уровень IgD может быть повышен у пациентов с PFAPA (у пациентов не было мутаций в гене MVK). Симптомы PFAPA совпадают с симптомами ряда других аутовоспалительных синдромов с периодической лихорадкой, поэтому генетическое тестирование может быть полезным в плане дифференциальной диагностики | Специфическая молекулярно-генетическая диагностика отсутсвует. Рекомендован молекулярно-генетический скрининг для исключения других аутовоспалительных синдромов | |
| Болезнь Стилла у детей (системный ювенильный идиопатический артрит, системный ЮИА, ювенильных хронический артрит (ЮХА)) | Болезнь активации макрофагов | Ген неизвестен в большинстве случаев. В ряде случаев могут играть роль LACC1 или HLA-DRB1 (у некоторых пациентов европейского происхождения) | Четких закономерностей в характере наследования нет | Все расы. Системный ЮИА составляет 10% ЮИА | 0,4–0,9 случаев на 100 000 человек в год | Лихорадка часто > 39°C, 1-2 раза в день в течение >2 недель, чаще всего вечером с артралгией, сыпью и другими симптомами | Дебют в возрасте до 16 лет – чаще всего в возрасте 2 лет или в возрасте от 0 до 5 лет | Сыпь нестойкая, мигрирующая, ярко-лососево-розовая, кореподобная, пятнистая, часто появляется с началом лихорадки | Высокая температура >39°C, 1-2 раза в день в течение >2 недель. Другие неврологические симптомы встречаются редко. Описано несколько случаев с судорогами, менингизмом, раздражительностью и снижением уровня сознания | Не связано с данным заболеванием | Увеит может быть осложненим системного ЮИА | Часто наблюдается серозит (особенно перикардит), может быть плеврит, плевральный выпот. Есть риск развития синдрома активации макрофагов (MAS) | Редко может быть перитонит. У 50% наблюдается спленомегалия, у некоторых - гепатомегалия. | У многих пациентов - генерализованная лимфаденопатия. У некоторых - мезентериальный лимфаденит. У 50% - спленомегалия. | Артралгии могут предшествовать артриту. У 88% наблюдается полиартрит или олигоартрит, чаще всего в запястных, коленных суставах и/или лодыжках. У некоторых отмечается артрит шейного отдела позвоночника, тазобедренного сустава, височно-нижнечелюстного сустава или синовиальные кисты | Не выявляется | Развитие амилоидоза описано у 7,4% пациентов в США и у 16% в Турции | Повышены СОЭ, СРБ, лейкоциты, SAA, ферритин, альдолаза, ИЛ-18, печеночные ферменты, лейкоциты, тромбоциты. Часто встречается анемия | Отсутсвует. Может быть полезно исследование кальпротектина (S100 A8/A9) в крови, интерлейкина-18, гликозилированного ферритина | |
Болезнь Стилла взрослых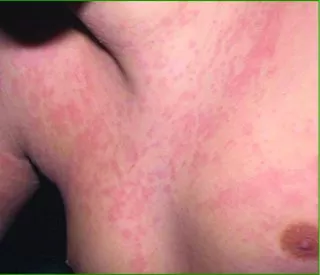 | Болезнь активации макрофагов | В настоящее время неизвестен | Неизвестен | Все расы | Во Франции частота 0,16:100 000. Чаще болеют женщины | Высокая температура > 39°C, которая длится <4 часов, повторяется чаще одного раза в неделю, с макулопапулезной сыпью и артралгией | Первые симптомы появляются в возрасте 16-35 лет. Может встречаться в любом возрасте | Нестойкая, розово-лососевая, немного зудящая макулопапулезная сыпь на проксимальных отделах конечностей и туловище | Более чем у >95% ¬- высокая лихорадка, утомляемость и миалгия при обострениях. Другие неврологические симптомы наблюдаются очень редко | Не выявляются | Не выявляются | У <25% может быть плеврит, плевральный выпот, перикардит (в т.ч. с тампонадой). Может быть миокардит, острый респираторный дистресс-синдром взрослых | У 50-75% отмечается гепатомегалия, повышение печеночных тестов. У 43% - спленомегалия. | Часто может быть лимфаденопатия, спленомегалия | Часто встречаются миалгии, артралгии и/или артриты. Патлогия запястья начинает развиваться через 6 месяцев. У 41% развивается сужение межзапястного и запястно-пястного суставного пространства через несколько лет после дебюта заболевания, у 25% затем развивается перикапитатный анкилоз | Не выявляется | Очень редко | Повышены СОЭ, СРБ, печеночные тесты, ферритин, ИЛ-18. Низкий гликозилированный ферритин. Лейкоцитоз и анемия, часто встречающаяся при обострениях. Удлиненное АЧТВ, есть риск развития ДВС-синдрома | Отсутсвует. Может быть полезно исследование кальпротектина (S100 A8/A9) в крови, интерлейкина-18, гликозилированного ферритина | |
| NLRC4-ассоциированное аутовоспалительное заболевание (NLRC4-AID), NLRC4-ассоциированный синдром, подобный синдрому активации макрофагов (NLRC4-MAS) | NLRC4-ассоциированное аутовоспалительное заболевание; болезнь активации макрофагов | NLRC4 (SCAN4, CARD12) | Аутосомно-доминантный | Неизвестна | Неизвестна, редкое заболевание | Травма, хирургическое вмешательство или другие стрессовые факторы (физические или эмоциональные) могут спровоцировать эпизоды лихорадки и симптомы, подобные синдрому активации макрофагов, которые могут сохраняться в течение нескольких недель | Дебют в младенчестве или раннем детстве, иногда - при рождении | Быстро исчезающая сыпь, дермографизм, крапивница во время обострений. У взрослых - серонегативный псориатический артрит и эритематозные бляшки | Рецидивирующая лихорадка, начинающиеся в раннем младенчестве. Другие неврологические симптомы нетипичны | Не выявляются | Не выявляются | Риск развития полиорганной недостаточности, ДВС-синдрома и приступов, подобных синдрому активации макрофагов с острым респираторным дистресс-синдромом | Часто наблюдается задержка развития или проблемы с набором веса. Рвота и диарея во время обострений. Спленомегалия, повышение трансаминаз. В кишечнике могут быть воспалительные инфильтраты. Может быть дуоденит, энтероколит новорожденных (может разрешиться после 1 года). Есть высокий риск полиорганной недостаточности с приступами, подобными синдрому активации макрофагов | Спленомегалия, иногда - лимфаденопатия | Низкий рост, низкий вес (в одном случае). Артралгия, миалгия и псориатический артрит, описаны у взрослого пациента | Не выявляется | Не выявляется | Повышены при обострениях СРБ, СОЭ, ИЛ-18, триглицериды, ферритин (крайне высокая ферритинемия), АЛТ, АСТ. Избыточная продукция ИЛ-1β и ИЛ-18. Во время обострений, подобных синдрому активации макрофагов: анемия, тромбоцитопения, лейкопения. Нормальная функция NK-клеток | Выявление патогенных вариантов в гене NLRC4 (SCAN4, CARD12) | |
| Семейный гемофагоцитарный лимфогистиоцитоз (семейный эритрофагоцитарный лимфогистиоцитоз) | Болезнь активации макрофагов | PRF1, UNC13D, STX11, STXBP2, RAB27A; при X-сцепленном наследовании - SH2D1A, | Аутосомно-рецессивный тип наследования; если Х-сцепленный, то доминантный | Поражает все расы. 80% афроамериканцев и 20% пациентов европейского происхождения имеют мутации PRF1 | 1:50 000 | Лихорадка часто > 39°C, 1-2 раза в день в течение >2 недель, чаще всего вечером с артралгией, сыпью и другими симптомами | Дебют обычно в возрасте <1 года, но может дебютировать внутриутробно или в позднем детском возрасте. Описано несколько случаев дебюта у взрослых | У 40% - транзиторная макулопапулезная или узелковая сыпь или пурпура, появляется во время приступов высокой температуры. Желтуха | Высокая температура. Повышение уровня белка в спинномозговой жидкости. Высокое внутричерепное давление. Многоочаговое воспаление серого и белого вещества, может быть внутричерепное кровоизлияние, генерализованная атрофия или отек мозга, судороги и/или кома | Не выявляются | Слепота из-за воспалительных прцессов в головном мозге | Высокий риск респираторных инфекций, приводящих к развитию лихорадки, отеков, системного воспаление и синдрома активации макрофагов | Гепатомегалия, спленомегалия или гепатоспленомегалия. Часто встречается гепатит. Высокий риск смерти от полиорганной недостаточности в течение 2+ месяцев, если заболевание не лечить | Лимфома. Гемофагоцитоз (селезенка и лимфатические узлы). Спленомегалия | Гемофагоцитоз в костном мозге. Задержка закрытия родничков, часто отмечается выбухание родничка. Ригидность затылочных мышц, аномальный мышечный тонус, нарушение координации мышц, паралич | Не выявляется | Не выявляется | Повышены СОЭ, СРБ, триглицериды, печеночные тесты (особенно АЛТ), sCD25, ферритин, sIL2R. Снижены тромбоциты и фибриноген. Снижена цитотоксическая функция NK-клеток, отмечается нейтропения, анемия | Выявление патогенных вариантов в генах PRF1, UNC13D, STX11, STXBP2, RAB27A, SH2D1A | |
| Х-сцепленный семейный гемофагоцитарный лимфогистиоцитоз; дефицит XIAP; Х-сцепленный лимфопролиферативный синдром 2-го типа (XLP2-MAS, XLP-2) | Болезнь активации макрофагов | BIRC4 (кодирует XIAP) | Наследование сцепленное с Х-хромосомой, доминантное. Есть женщины-носители с симптомами. | Неизвестна | Неизвестна, редкое заболевание | Развитие гемофагоцитарного лимфогистиоцитоза может быть первым признаком заболевания. Может развиваться после инфицирования вирусом Эпштейна-Барр (инфекция может протекать тяжело). В некоторых случаях после вакцинации против кори, паротита, краснухи развивалась панцитопения и спленомегалия | От младенческого до раннего детского возраста. Несколько случаев в дебютом в школьном возрасте | У некоторых пациентов может быть узловатая эритема, включая женщин-носительниц с дефицитом XIAP. Описан один случай рецидивирующей сыпи с лихорадкой | Длительная периодическая лихорадка (>7 дней). У нескольких пациентов отклонения от нормы в спинномозговой жидкости | Редко. Описан один случай сенсоневральной тугоухости в детстве | Увеит. Описан один случай двусторонней катаракты в раннем детстве | Тяжелые случаи инфекционного мононуклеоза, приводящие к гемофагоцитарному лимфогистиоцитозу, встречаются часто. У некоторых пациентов повышен риск тяжелых, рецидивирующих или редких респираторных инфекций. | Более высокий риск раннего начала воспалительных заболеваний кишечника (болезнь Крона, язвенный колит), даже у женщин-носительниц мутации с дефицитом XIAP. Гепатомегалия, спленомегалия, гранулематозный гепатит. Хронический и/или геморрагический колит, который может быть смертельным (один случай с портальной гипертензией). Может быть целиакия. У некоторых пациентов - хроническая печеночная недостаточность и/или гепатитом. Холангит (иногда связан с колитом) | Спленомегалия может быть первым симптомом. Гемофагоцитарный лимфогистиоцитоз (ГЛГ) развиваетсяв 90% случаев, может рецидивировать. ГЛГ может возникнуть после инфицированием вирусом Эпштейна-Барр. Не описано случаев развития лимфомы или апластической анемии | Поражение мышечно-суставного аппарата встречается редко. Описан один случай с артритом тазобедренных и коленных суставов, при котором также развился миозит | Не выявляется | Описан один случай повышения SAA. В других случаях обследование на амилоидоз не выполнялось | Повышены СОЭ, СРБ, печеночные пробы, триглицериды, ферритин, ИЛ-18. Снижены фибриноген, тромбоциты, эритроциты, нейтрофилы. Отмечаются признаки гемофагоцитоза. Функция NK-клеток нормальная или дефектная (по разным данным). IgG в норме у нелеченных пациентов и низкий после лечения | Выявление патогенных вариантов в гене BIRC4. Рекомендуется тестирование на XIAP (а также на SAP, signaling-lymphocytic-activation-molecule-associated protein) мужчин с симптомами гемофагоцитарного лимфогистиоцитоза после инфекции, вызванной вирусом Эпштейна-Барр (EBV) или при гемофагоцитарном лимфогистиоцитозе, проявляющемся в детстве или подростковом возрасте. | |
| PLCG2-ассоциированный дефицит антител и нарушение иммунной регуляции (PLAID), семейная атипичная холодовая крапивница (FACE) или семейный холодовой аутовоспалительный синдром 3 (FCAS3) | PLCG2-ассоциированные синдромы | PLCG2 (делеции) | Аутосомно-доминантный | Неизвестна. Болшинство заболевших - европейцы | Неизвестна, редкое заболевание | Начало приступа менее чем через 5 минут после воздействия холодного воздуха (испарительное охлаждение). Часто - синуситы или пневмонии, респираторные инфекции, сопутствующие аутоиммунные заболевания | Дебют в младенчестве, до 6 месяцев. Симптомы сохраняются на протяжении всей жизни, но иногда становятся менее выраженными во взрослом возрасте | Обострения провоцируются холодом. Отмечается холодовая крапивница, эритема и зуд после воздействия холода (воздух, влажная кожа, холодная пища). Иногда - ангиоотек, хронические гранулемы. Могут быть язвенные кожные поражения от воздействия холода. Отрицательный холодовой провокационный тест | Неврологические симптомы не описаны. При холодовой крапивнице лихорадки не отмечается | Не выявляются | Редко | У 44% - рецидивирующий синусит и/или инфекции дыхательных путей, у >50% - аллергия, астма и/или аутоиммунные заболевания | Не отмечается. У некоторых пациентов есть сопутствующие аутоиммунные заболевания | Некоторым пациентам требуется терапия внутривенным иммуноглобулином при низком уровне иммуноглобулинов сыворотки крови и частых инфекциях. У некоторых пациентов наблюается общий вариабельный иммунодефицит | Не отмечено. У некоторых есть сопутствующие аутоиммунные заболевания, которые могут затрагивать суставы, такие как воспалительный артрит или недифференцированные заболевания соединительной ткани | Не выявляется | Не выявляется | Высокий уровень сывороточного IgE. Низкий уровень сывороточного IgA, IgG, IgM. Снижено количество циркулирующих CD19+ В-клеток, IgG+ и IgA+ В-клеток памяти, NK-клеток. У >60% пациентов выявляются ANA. Уровень лейкоцитов в норме | Выявление делеций гена PLCG2 | |
Синдром аутовоспаления и PLCG2-ассоциированого дефицита антител и иммунной дисрегуляции (APLAID)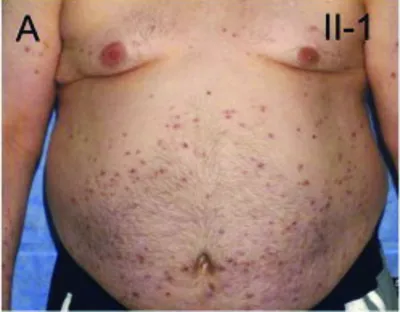 | PLCG2-ассоциированные синдромы | PLCG2 (мутации) | Аутосомно-доминантный | Неизвестна | Неизвестна, редкое заболевание | Отмечаются рецидивирующие поражения кожи, хроническое воспаление и прогрессирующие осложнения со стороны глаз, вызванные заболеванием | Дебют в младенчестве, отмечается рецидивирующее поражение кожи, артралгии, поражение глаз и инфекции. Могут быть кишечные симптомы | Эритематозные бляшки и везикулопустулезная сыпь, которая усиливается при воздействии тепла и солнца. Целлюлит часто сопровождается высыпаниями | Неврологические симптомы не описаны. При данном заболевании лихорадки не отмечается, но лихорадка может быть симптомом сопутствующих инфекций | Не выявляются | Часто развиваются эрозии роговицы, волдыри, язвы, внутриглазная гипертензия и/или катаракта | Отмечается легко выраженный гуморальный иммунодефицит с повышенной частотой инфекций придаточных пазух носа и/или дыхательных путей или интерстициальной пневмонии | У некоторых пациентов наблюдаются приступы болей в животе, кровавый понос, энтероколит или язвенный колит | Не выявляются | Не выявляются | Не выявляется | Не выявляется | Низкий уровень циркулирующих антител IgA и IgM, сниженное количество В-клеток памяти с и NK-Т-клеток. ANA отрицательные. | Выявление мутаций гена PLCG2 | |
| Аутовоспалительное заболевание, ассоциированное с LYN-киназой (LAID) | Усиление сигнала от рецепторов в иммунных клетках | LYN | Аутосомно-доминантный | Неизвестна | Неизвестна, редкое заболевание | Симптомы присутствуют уже при рождении и далее сохраняются | Симптомы манифестируют при рождении или в раннем младенческом возрасте | Пурпура манифестирует при рождении или в младенческом возрасте. Биопсия кожи выявляет васкулит. В одном случае была описана периорбитальная эритема и отек яичек | Не описаны | Не описаны | Периорбитальная эритема | Не описаны | Гепатомегалия, спленомегалия, гепатоспленомегалия. Описан один случай с отеком яичек. Один случай, требующий спленэктомии из-за рефрактерной тромбоцитопении, также у пациента развились перипортальные лимфоцитарные инфильтраты и синдром «исчезающих желчных протоков». Водянка плода у того же пациента при рождении | Спленомегалия. Спленэктомия была сделана по поводу рефрактерной тромбоцитопении в одном случае | Не описано | Биопсия кожи выявляет васкулит | Не описан | Повышен СРБ, печеночные ферменты, лейкоциты; наблюдается анемия, тромбоцитопения (тяжелая). Выявляются аутоантитела: ANA, анти-Sm, анти-SSA, антифосфолипидные АТ и антимитохондриальные АТ | Выявление патогенных вариантов в гене LYN | |
| Херувизм (множественное кистозное поражение челюстей, связанное с дефицитом SH3BP2); наследственная фиброзная остеодисплазия | Усиление сигнала от рецепторов в иммунных клетках | SH3BP2 | Аутосомно-доминантный | Неизвестна | Неизвестна, чаще болеют мужчины | Непрерывный и интенсивный рост челюсти (обычно безболезненный) в раннем детстве | Постоянный рост челюстной кости(ей) начинается в возрасте от 14 месяцев до 3 лет. У большинства людей рост челюсти(ей) замедляется к 5 годам, процесс останавливается к 12-15 годам, костные изменения исчезают во взрослом возрасте | Кожные высыпания нетипичны. Херувизм может наблюдаться при некоторых других состояниях, таких как нейрофиброматоз, которые имеют кожные проявления | У самого херувизма нет неврологических проявлений, но он может присутствовать при других синдромах, таких как синдром Рамона или синдром Нунан, у которых есть неврологические проявления | Нарушения слуха наблюдаются редко. Описано несколько случаев деформирующего роста челюсти, влияющего на область уха, что в свою очередь может повлиять на слух | «Глаза, обращенные к небесам» - у некоторых пациентов глаза обращены вверх, видна склера под радужной оболочкой. Описано несколько случаев с вовлечением орбитальной кости, которые могут повлиять на зрение | Описано несколько случаев обструктивного апноэ во сне или с фиброматозом десен. Увеличения челюстей может вызвать проблемы с зубами. При наличии синдрома Нунана могут быть пороки сердца | Не связаны с херувизмом | Шейная лимфаденопатия | Начало заболевания в раннем детстве: появление «пухлых щек» из-за безболезненного увеличения нижней и верхней челюсти по причине развития в них кист с фиброзной дисплазией. Рост челюсти стабилизируется в период полового созревания, а черты лица улучшаются и становятся нормальными у большинства взрослых с этой патологией. Редко поражает длинные кости. Заболевание может повлиять на развитие зубов. Повреждение альвеол может привести к смещению зубов, на рентгене характерен «синдром плавающих зубов», двусторонние многоячеистые рентгенопрозрачные области (кисты). При гистологическом исследовании выявляется волокнистая соединительная ткань с большим количеством многоядерных гигантских клеток на заднем плане | Не выявляется | Не выявляется | Могут быть незначительно повышены СОЭ и СРБ | Выявление патогенных вариантов в гене SH3BP2 | |
Заболевания, вызванные мутацией в гене SLC29A3: синдром Н, болезнь Розаи–Дорфмана (синусовый гистиоцитоз с массивной лимфоаденопатией), пигментный гипертрихоз при инсулинозависимом сахарном диабете, Файсалабадский гистиоцитоз | Заболевания, вызванные мутацией в гене SLC29A3 | SLC29A3 | Аутосомно-рецессивный | Многие пациенты имеют ближневосточное происхождение. Некоторые из Индии, Пакистана, Испании, Болгарии | Неизвестна, редкое заболевание | Лихорадка 39°C с обострениями, которые длятся 7–10 дней, с болями в суставах и животе; перикардит и иногда диарея. Обострения случаются раз в 2-3 месяца | Заболевание начинается в младенчестве с рецидивирующей лихорадки. Развиваются хронические прогрессирующие системные симптомы | Гиперпигментация с гипертрихозом. У некоторых пациентов - заметное варикозное расширение вен на ногах | Температура 39°C при обострениях, продолжающихся более недели. Нарушения или задержка психомоторного развития. Дисморфические черты лица | Нейросенсорная тугоухость с раннего младенчества или детства | Потеря зрения или слепота могут развиться в результате переднего увеита и глаукомы. Отмечается птоз, отек века из-за гистиоцитарных отложений | При обострениях может развиваться перикардит. Пороки сердца: ДМПП, ДМЖП, ОАП, пролапс митрального клапана, может быть кардиомегалия | Сахарный диабет. Гепатоспленомегалия. Боль в животе, диарея, задержка развития. Гипогонадизм | Болезнь Розаи–Дорфмана представляет собой синусовый гистиоцитоз с массивной лимфоаденопатией | Низкий рост. Артралгии. Дисморфические черты лица: треугольное лицо, развернутые уши, макрокрания, экзофтальм. Pectus excavatum, широко расставленные соски, расширенные ребра, изменения длинных костей, короткие, квадратные руки, крестцово-копчиковая ямка, контрактуры | Не отмечено. У некоторых варикозное расширение вен на ногах | Не описан | Хронически повышены, но ещё более повышаются во время обострений: СРБ, СОЭ, лейкоциты. Повышаются во время обострений: IgG, Ig A. Анемия. | Выявление патогенных вариантов в гене SLC29A3 | |
| Синдром дефицита аденозиндезаминазы II типа, дефицит аденозиндезаминазы 2 (DADA2) или лихорадка с ранним инсультом (FEOS) | Дефицит ADA2 | ADA2 (CECR1) | Аутосомно-рецессивный | Неизвестна | Неизвестна, редкое заболевание | Периодическая рецидивирующая лихорадка, сыпь по типу ретикулярного ливедо, васкулопатия и высокий риск раннего развития лакунарного инсульта | Симптомы проявляются в младенчестве и раннем детстве: рецидивирующая лихорадка, сыпь в виде сетчатого ливедо и васкулопатия | Часто встречается сыпь по типу сетчатого ливедо. У нескольких пациентов диагностируется узелковый периартериит. Диффузная васкулопатия с нарушением целостности эндотелия и активацией эндотелиальных клеток. Большое количество нейтрофилов и макрофагов в интерстиции; периваскулярные Т-лимфоциты, нет явных признаков васкулита | Рецидивирующая лихорадка. Высокий риск развития раннего лакунарного инсульта. Первый инсульт часто случается в возрасте до 5 лет. Возможно развитие инсульта у взрослых. Биопсия головного мозга выявляет диффузную васкулопатию с нарушением целостности эндотелия и активацией эндотелиальных клеток. | Не описаны | Инсульт может приводить к слепоте | Не описаны | Гепатоспленомегалия; диффузная васкулопатия печени. Портальная гипертензия у некоторых пациентов. | Не описаны | Не описаны | Диффузная васкулопатия кожи, печени и мозга. Признаков церебрального васкулита не выявляется. Описан один случай некротизирующего васкулита | Не описан | При обострениях повышены СРБ и СОЭ. Цитопения. Снижение ADA2 в крови в 10 раз. Низкий IgM. Нет признаков гиперкоагуляции, нет антифосфолипидных антител. У некоторых пациентов впоследствии выявляется положительный волчаночный антикоагулянт. У некоторых наблюдается умеренный иммунодефицит | Диагностика основывается на: 1) выявлении снижения ферментативной активности ADA2 в крови практически до нулевого уровня; 2) выявлении патогенных вариантов в гене ADA2 | |
Использованная литература:
Autoinflammatory alliance