Определение
Антифосфолипидный синдром (АФС) - это аутоиммунное заболевание, характеризующееся рецидивирующими венозными и/или артериальными тромбозами, акушерской патологией (чаще всего – привычным невынашиванием беременности) и стойким наличием антифосфолипидных антител (АФА). АФС является моделью аутоиммунного тромбоза и относится к приобретенным тромбофилиям.
Диагноз АФС устанавливается на основании клинических и лабораторных критериев. В настоящее время общепризнанными являются критерии Американской коллегии ревматологов и Европейской антиревматической лиги (ACR/EULAR) 2023 г.
Эпидемиология
По некоторым оценкам, заболеваемость АФС составляет около 5 новых случаев на 100 000 человек в год, а распространенность — около 40–50 случаев на 100 000 человек. АФС чаще всего диагностируется в молодом возрасте: количество пациентов в возрасте старше 50 лет составляет лишь 12,5%.
Антифосфолипидные антитела выявляются у 17% пациентов с ОНМК моложе 50 лет, 11% пациентов с инфарктом миокарда, 9.5% пациентов с тромбозами глубоких вен и 6% пациенток с патологией беременности [2].
У здоровых доноров крови антикардиолипиновые АТ выявляются у 10%, волчаночный антикоагулянт – у 1%, однако при повторном тестировании через год позитивными остаются менее 1%. В этом случае транзиторное появление АФА может быть следствием перенесенной инфекции или воспаления.
Патогенез антифосфолипидного синдрома
При АФС основной мишенью антифосфолипидных антител является β2-гликопротеин I (бета2-ГП) и его комплексы. Бета2-ГП представляет собой белок плазмы крови, который связывается с поверхностями, на которых есть фософолипиды. Связывание комплекса бета2-ГП и антитела с фосфолипидами на поверхности клеток, прежде всего эндотелиоцитов, индуцитрует экспрессию этими клетками протромбогенных адгезионных молекул, таких как, E-селектин и тканевой фактор, а также подавляет активность ингибитора пути тканевого фактора (TFPI), протеина С и активирует комплемент. Важным посредниками (рецепторами бета2-ГП) являются аннексин А2, TLR4, apoER2. Также под действием АФА в эндотелиальных клетках снижается синтез NO, что является маркером эндотелиальной дисфункции.
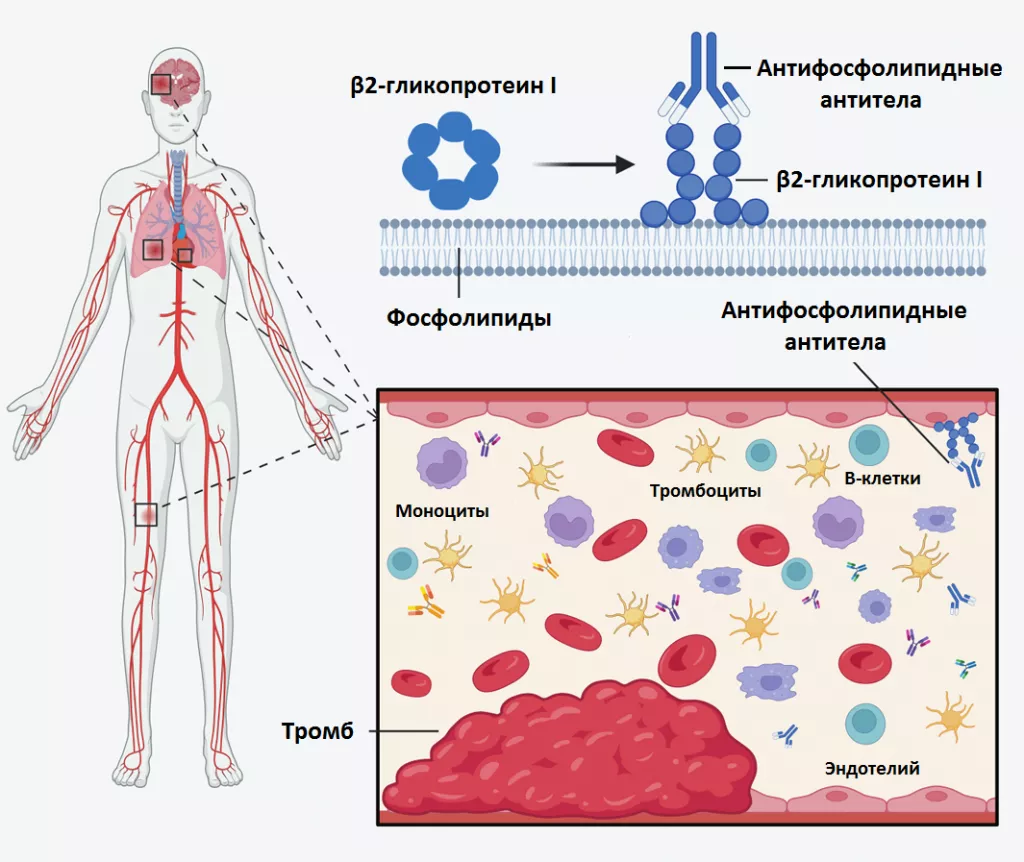
Рисунок 1. Роль β2-гликопротеина I в патогенезе антифософолипидного синдрома
Бета2-ГП является белковым ко-фактором антител к кардиолипину и образует неоантиген, который распознается бета2-ГП-зависимыми антителами к кардиолипину. Этот антигенный комплекс является основной серологической мишенью при АФС. Важной функцией бета2-ГП является его способность связываться с апоптотическими тельцами и участвовать в их клиренсе. Именно участие бета2-ГП в процессах апоптоза может быть одним из основных механизмов, приводящих к сенсибилизации иммунной системы аутоантигеном.
Экспозиция тромбоцитов здоровых доноров с АФА приводит к повышению экспрессии на тромбоцитах гликопротеина IIb/IIIa (рецептора фибриногена), т.о. тромбоциты могут играть важную роль в протромбогенном взаимодействии АФА и эндотелиальных клеток.
Активация нейтрофилов, приводящая к повышению экспрессии тканевого фактора, высвобождению нейтрофильных внеклеточных ловушек (NETosis) и ИЛ-8 также может быть важным звеном АФА-ассоциированного тромбоза. Однако остатки нейтрофильных внеклеточных ловушек обнаруживаются в больших количествах и у пациентов с АФС при отсутствии тромбозов. Моноциты, полученные от пациентов с АФА, активно экспрессируют тканевой фактор, а также TNF-α, IL-1β и VEGF.
Комплемент-опосредованная дисфункция эндотелия и трофобласта отчасти объясняет микротромбозы и осложнения беременности, индуцированные АФА.
Микротромбозы при АФС (в частности, приводящие к гломерулопатии) могут быть связаны с АФА-индуцированной активацией mTOR в эндотелиальных клетках с последующим развитием васкулопаии. Хроническая васкулопатия при АФС наиболее хорошо охарактеризована на примере почечной патологии, поскольку диагностическая биопсия почки выполняется довольно часто. Хроническая васкулопатия проявляется прогрессирующим утолщением интимы за счёт пролиферации эндотелиоцитов, инфильтрации сосудистыми гладкомышечными клетками и накопления экстрацеллюлярного матрикса, богатого протеогликанами. Гиперплазия интимы ответственна за нетромботические стенозы и окклюзии.
В настоящее время существует теория «двойного удара», объясняющая возникновение тромботических осложнений у ряда пациентов с наличие АФА и бессимптомное носительство антител у других. Первым «ударом» является появление АФА, обладающих протромбогенным действием. Вторым «ударом», непосредственно приводящим к развитию тромбоза, является скрытое или явное событие, вызывающее субклиническое повреждение эндотелия, стаз крови, воспаление. Таким вторым «ударом» может быть ожирение, гипертензия, диабет, гиперлипидемия, курение, иммобилизация, воздействие лекарственных препаратов и инфекций, а также беременность.
Интенсивно изучается роль генетической предрасположенности в развитии АФС. Продемонстрированы ассоциации между определёнными гаплотипами и выработкой тех или иных АФА:
-
для АТ к бета2-ГП – HLA-DPB1*0301 и -DPB1*1901
-
для АТ к протромбину – HLA-DQB1*0301, -DQA1*03, и -DRB1*04
-
для АТ к аннексину А5 – HLA-DRB1*08
-
для АТ к фосфотидилсерину – HLA-DQB1*0301
Патогенез акушерского антифосфолипидного синдрома
Метаанализ гистологических исследований плаценты показал, что тромбоз плаценты в действительности является довольно редким проявлением АФС. Напротив, к распространённым проявлениям относится децидуальное воспаление, отложение компонента комплемента С4d, нарушение ремоделирования спиральных артерий экстраворсинчатым трофобластом и истончение сосудисто-синцитиальных мембран [4]. В отличие от других типов клеток, эндотелиоциты трофобласта и децидуальной оболочки постоянно экспрессируют бета2-ГП на своей поверхности, являясь мишенью для анти-бета2-ГП антител. In vitro было показано, что эти АТ нарушают пролиферцию и инвазию экстраворсинчатого трофобласта. Помимо дисфункции трофобласта АФА вызывают в плаценте активацию комплемента, что косвенно подтверждается эффективностью низкомолекулярных гепаринов при акушерском АФС. Также в межворсинчатом пространстве обнаруживаются нейтрофильные внеклеточные ловушки, они тоже могут вносить свой вклад в дисфункцию трофобласта.
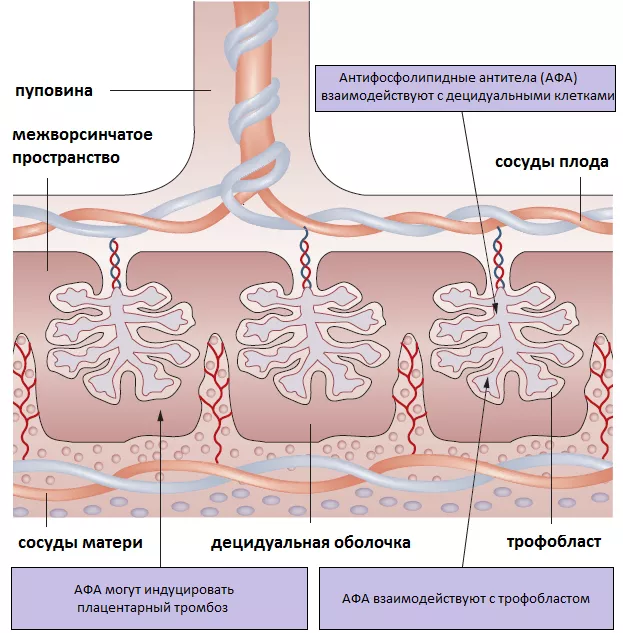
Рисунок 2. Патогенез акушерского антифосфолипидного синдрома
Аннексин V (А5) представляет собой кальций-зависимый белок, связывающийся с анионными фосфолипидами (фосфатидилсерином, кардиолипином и др.). Он связан на мембранах клеток, которые находятся в контакте с плазмой крови, в том числе эндотелиоцитах, тромбоцитах и клетках трофобласта. Благодаря его способности образовать внутреннюю «выстилку» сосудов, на поверхности эндотелиоцитов аннексин V проявляет выраженную антикоагулянтную активность. За счет формирования защитного антикоагулянтного слоя на поверхности эндотелиоцитов и ворсин трофобласта, обращенных в просвет сосуда, поддерживается целостность эндотелиальных мембран. При АФС аннексин является одним из кофакторов фосфолипидных антител. Антитела к фосфолипидам способны связываться с аннексином, что приводит к разрушению защитной выстилки, в результате чего значительно повышается риск тромбозов и нарушается микроциркуляция. Особенно чувствительны к антителам к аннексину клетки трофобласта. Антитела приводят к нарушению формирования плаценты, снижают синтез ряда гормонов и факторов синцитиотрофобластом.
Клиническая картина
Тромбозы
Венозный тромбоз — самое частое проявление АФС. Чаще всего тромбоз происходит в глубоких венах нижних конечностей, что может также привести к развитию тромбоэмболии легочной артерии (ТЭЛА). В более редких случаях тромбоз происходит в печеночных венах, портальной вене, поверхностных венах и в любом другом венозном бассейне.
Тромбоз внутримозговых артерий — самый частый артериальный тромбоз при АФС. Патология приводит к инсульту и транзиторным ишемическим атакам. Рецидивирующие ишемические микроинсульты иногда протекают без ярких неврологических нарушений. Артериальные тромбозы других локализаций могут проявляться гангреной конечностей, асептическим некрозом головок бедренной кости, инфарктом миокарда, почек и других внутренних органов.
Чаще всего у пациентов рецидивируют те виды тромбозов, которые были первым проявлением заболевания: например, если АФС манифестировал с артериального тромбоза, будут возникать рецидивирующие артериальные тромбозы.

Рисунок 3. Гангрена пальцев у пациента с антифосфолипидным синдромом
Акушерская патология
Акушерская патология при АФС может включать в себя самопроизвольное прерывание беременности на ранних сроках (выкидыши, в т.ч. повторные), замершую беременность, внутриутробную гибель плода, раннюю и позднюю преэклампсию, эклампсию и HELLP-синдром. При АФА-ассоциированном невынашивании беременности, АФА взаимодействуют с трофобластом, что ведет к повреждению клеток и апоптозу, ингибированию пролиферации, формирования синцития, снижению выработки хорионического гонадотропина, нарушению секреции факторов роста и нарушению естественных инвазивных свойств.
Отдельная статья на нашем сайте посвящена оценке риска тромбоза и акушерской патологии при антифосфолипидном синдроме.
Кожные проявления
Представлены язвами на голенях, кровоизлияниями в подногтевом ложе и сетчатым ливедо. Сетчатое ливедо в виде поверхностной синеватой венозной сеточки на голенях и бедрах особенно хорошо выявляется после охлаждения.
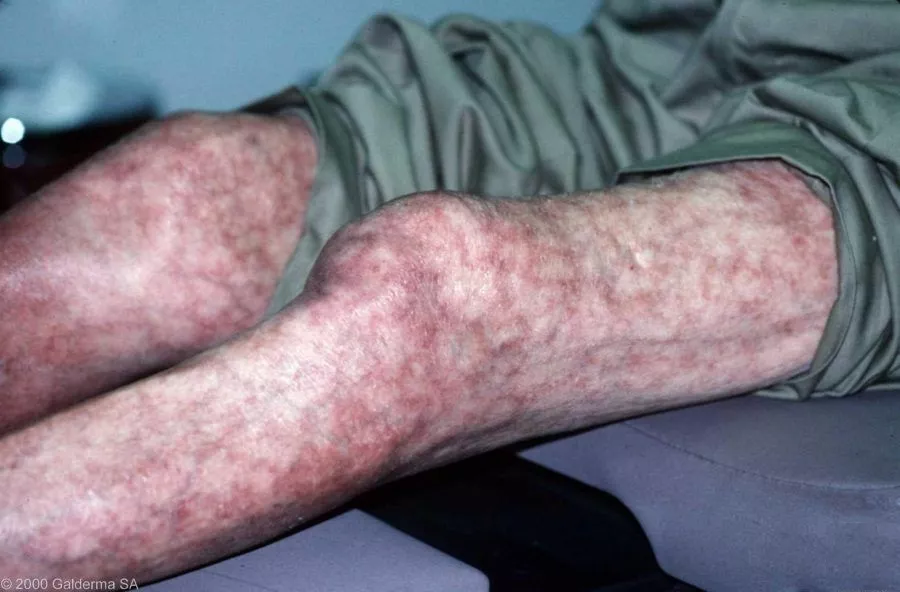
Рисунок 4. Livedo reticularis у пациента с антифосфолипидным синдромом
Поражение клапанов сердца — одно из самых частых кардиологических проявлений АФС. В основе патогенеза лежит прикрепление АФА к клапанам сердца (чаще митральному и аортальному) с последующим воспалительным, тромботическим эффектом и отложением фибрина. Клапанная патология при АФС включает следующие клинические варианты:
-
псевдоинфекционный эндокардит с вегетациями, обусловленными тромботическими наложениями;
-
недостаточность или стеноз митрального, реже аортального и трикуспидального клапанов;
-
утолщение, фиброз и кальциноз створок клапанов.
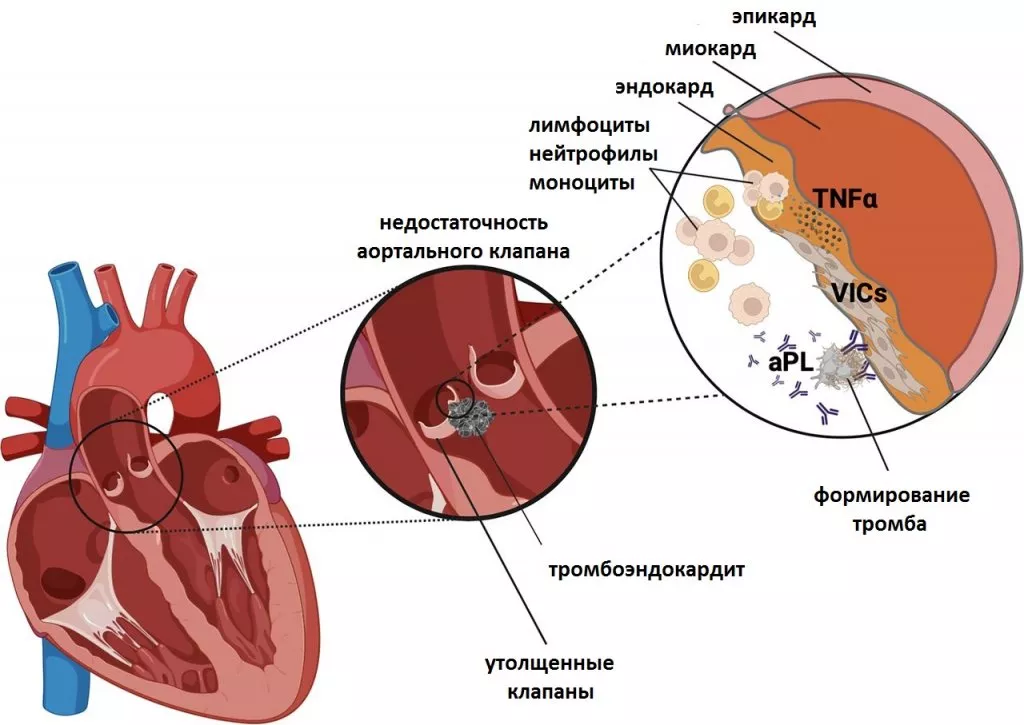
Рисунок 5. Тромбоэндокардит при антифосфолипидном синдроме
Тромбоцитопения встречается примерно у 1/3 пациентов с АФС. В основе её патогенеза лежит связывание АФА с бета2-ГП I рецепторами на поверхности тромбоцитов, что приводит к их активации и агрегации. Как правило, тромбоцитопения при АФС умеренная, редко приводит к осложнениям и не требует самостоятельной терапии. Тромбоцитопения, как и гемолитическая анемия является показанием к назначению лабораторных тестов, направленных на выявление антифосфолипидных антител.
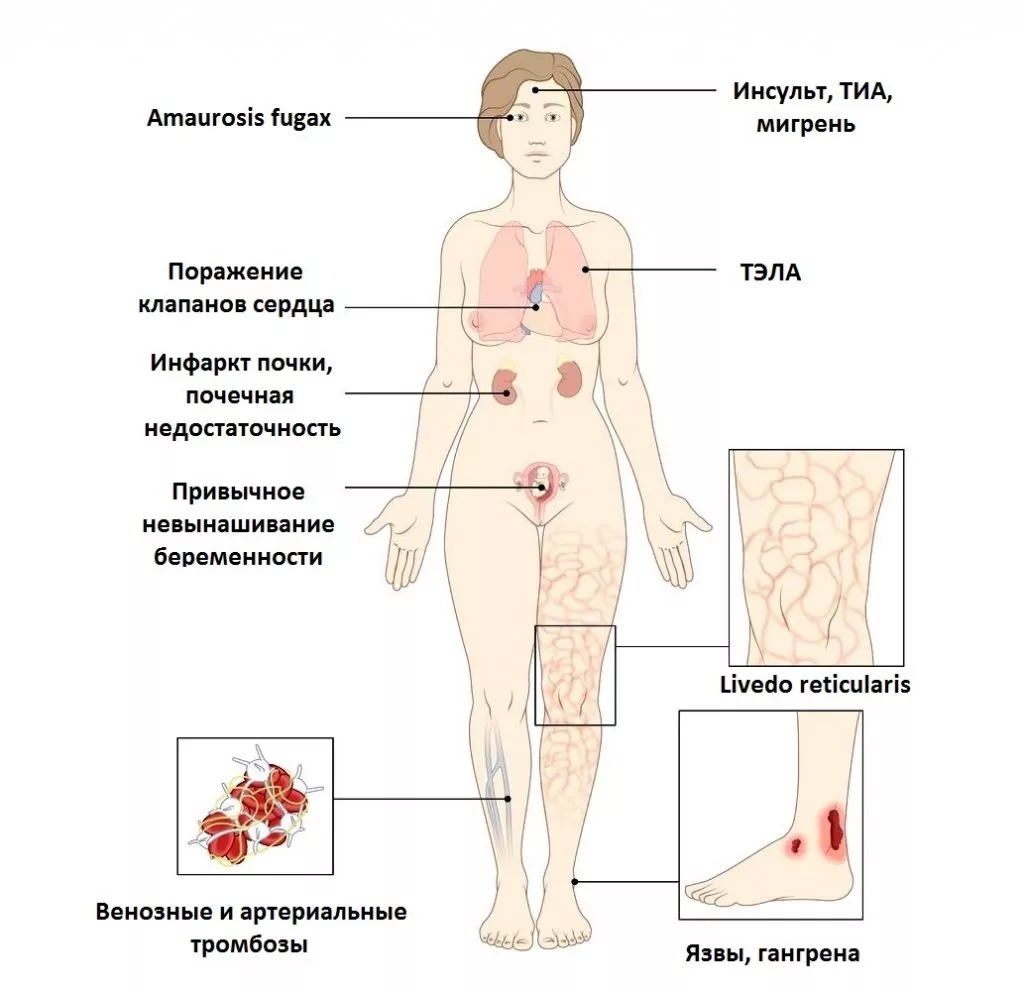
Рисунок 6. Клинические проявления антифосфолипидного синдрома
Таблица 1. Клинические проявления антифосфолипидного синдрома на основании обследования 1000 больных АФС [2,3]
|
Проявления АФС |
Симптоматика |
Встречаемость, % |
|---|---|---|
|
Периферические тромбозы |
Тромбоз глубоких вен |
38.9 |
|
Поверхностный тромбофлебит ног |
11.7 |
|
|
Артериальный тромбоз ног |
4.3 |
|
|
Венозный тромбоз рук |
3,4 |
|
|
Артериальный тромбоз рук |
2,7 |
|
|
Тромбоз подключичной вены |
1,8 |
|
|
Тромбоз ярёмной вены |
0,9 |
|
|
Неврологические проявления |
Минрень |
20,2 |
|
Инсульт |
19,8 |
|
|
Транзиторная ишемическая атака |
11,0 |
|
|
Эпилепсия |
7,0 |
|
|
Мультифокальная деменция |
2,5 |
|
|
Хорея |
1,3 |
|
|
Острая энцефалопатия |
1,1 |
|
|
Патология легких |
ТЭЛА |
14,1 |
|
Легочная гипертензия |
2,2 |
|
|
Легочные микротромбозы |
1,5 |
|
|
Патология сердца |
Утолщение/дисфункция клапанов |
11,6 |
|
Инфаркт миокарда |
5,5 |
|
|
Стенокардия |
2,7 |
|
|
Кардиомиопатия |
2,9 |
|
|
Вегетации на клапанах |
2,2 |
|
|
Тромбоз шунтов |
1,1 |
|
|
Интра-абдоминальные проявления |
Патология почек (гломерулярный тромбоз, инфаркт почки, тромбоз почечной артерии / вены) |
2,7 |
|
Проявления со стороны ЖКТ (ишемия пищевода или брыжейки) |
1,5 |
|
|
Инфаркт селезёнки |
1,1 |
|
|
Кожные проявления |
Livedo reticularis |
24,1 |
|
Язвы |
5,5 |
|
|
Псевдоваскулит |
3,9 |
|
|
Гангрена пальцев |
3,3 |
|
|
Кожные некрозы |
2,1 |
|
|
Костно-суставные проявления |
Артралгия |
38,7 |
|
Артрит |
27,1 |
|
|
Асептический некроз кости |
2,4 |
|
|
Офтальмологические проявления |
Amaurosis fugax |
5,4 |
|
Тромбоз артерии сетчатки |
1,5 |
|
|
ЛОР-органы |
Перфорация носовой перегородки |
0,8 |
|
Гематологические проявления |
Тромбоцитопения (<100x109/л) |
29,6 |
|
Гемолитическая анемия |
9,7 |
|
|
Акушерская патология и патология плода |
Пре-эклампсия |
9,5 |
|
Эклампсия |
4,4 |
|
|
Разрыв плаценты |
2,0 |
|
|
Потеря плода на сроке <10 недель |
35,4 |
|
|
Потеря плода на сроке ≥ 10 недель |
16,9 |
|
|
Преждевременные роды |
10,6 |
Классификация антифосфолипидного синдрома
- Первичный антифосфолипидный синдром (не связан с предшествующей патологией)
- Вторичный антифосфолипидный синдром развивается у пациентов с предсуществующим ревматологическим или другим заболеванием как осложнение основного заболевания. Чаще всего это системная красная волчанка (40% случаев), реже – системная склеродермия, васкулиты и васкулитоподобные состояния, синдром Бехчета, болезнь Крона, лимфопролиферативные заболевания, гепатит С, ВИЧ, сифилис и другие инфекционные заболевания. Также вторичный АФС может быть обусловлен длительным приемом определенных препаратов (прокаинамид, хинидин, гидралазин, фентоин, хлорпромазин и др).
- Катастрофический антифосфолипидный синдром или синдром Ашерсона – редкое жизнеугрожающее состояние (составляет менее 1% от всех случаев АФС). Характеризуется острой полиорганной недостаточностью из-за внезапного развития множественных тромбозов в мироциркуляторном русле различных органов, что обычно имитирует первую фазу диссеминированного внутрисосудистого свертывания. Он может быть вариантом как первичного, так и вторичного АФС. Летальность при катастрофическим АФС достигает 50%.
-
Поражение трёх или более органов, систем и/или тканей*
-
Развитие всех клинических проявлений произошло одновременно или в течение менее чем одной недели
- Окклюзия малых сосудов подтверждена по данным гистологии как минимум в одном органе или ткани.
-
Выявлены антифосфолипидные АТ**
Достоверный катастрофический АФС диагностируется при соответствии всем 4-м критериям
Вероятный катастрофический АФС диагностируется если:
-
Соблюдены все 4 критерия, но поражены только 2 органа/ткани
-
Соблюдены все 4 критерия, за исключением двойного тестирования на АФА (ранняя смерть больного; ранее не был тестирован на АФА).
-
Соблюдены критерии 1, 2 и 4
-
Соблюдены критерии 1, 3 и 4; развитие третьего тромботического события случилось более чем через неделю, но менее чем через месяц, несмотря на терапию антикоагулянтами
*Обычно проявляется в виде сосудистых окклюзий, подтверждённых визуализирующими методами. Поражение почек диагностируется при повышении сывороточного креатинина более чем на 50%, тяжёлой гипертензия (>180/100 мм. рт. ст) и/или протеинурии >500 мг/сут
**Если у пациента ранее не был диагностирован АФС, наличие АФА должно быть подтверждено как минимум дважды с интервалом не менее 6 недель.
Лабораторная диагностика антифосфолипидного синдрома
Антифосфолипидные антитела (АФА) – семейство антител против отрицательных фосфолипидов и ассоциированных с ними белков. Особенностью белков ко-факторов АФА является изменение конформации при их взаимодействии с фосфолипидным бислоем, в результате чего формируются «неоантигены» - мишени для АФА. Большинство белков ко-факторов участвуют в прокоагулянтных и антикоагулянтных системах. Под действием антител к фосфолипидам удлиняется активированное частичное тромбопластиновое время (АЧТВ), которое отражает присутствие волчаночного антикоагулянта (ВАК).
С учётом международных диагностических критериев (ACR/EULAR) 2023 г. АФС можно условно разделить на «критериальные» (входят в указанные диагностические критерии) и «некритериальные» (не входят в критерии, но имеют дополнительную диагностическую и прогностическую значимость).
К «критериальным» АФС относятся:
-
антитела к кардиолипину (АКЛ) классов IgG и IgM (тест 01.02.15.145)
-
антитела к бета-2 гликопротеину (АТ к бета-2ГП) классов IgG и IgM (тест 01.02.15.225)
-
волчаночный антикоагулянт
Выявление волчаночного антикоагулянта (ВАК) является коагулогическим тестом и не выполняется в нашей лаборатории. Стоит отметить, что назначение антикоагулянтов нередко препятствует обследованию пациентов на волчаночный антикоагулянт.
К «некритериальным» АФС относятся:
-
антитела к аннексину V (тест 01.02.15.291), имеющие особое значение имеют в диагностике акушерского АФС
-
антитела к протромбиновому комплексу (тест 01.02.15.615)
-
антитела к отрицательно-заряженным фосфолипидам (входят в тест 01.02.15.875)
Риск тромбоза увеличивается при увеличении числа аутоантител, выявленных в одном образце.
Ниже дан подробный комментарий по поводу всех тестов на АФЛ, выполняемых нашей лабораторией.
«Критериальные» антифосфолипидные антитела
Антитела к кардиолипину
Тест 01.02.15.145 Антитела к кардиолипину классов IgG и IgM
Один из «критериальных» тестов для диагностики АФС. Исследование двух классов иммуноглобулинов (IgG и IgM) определяется рекомендациями ACR/EULAR 2023, значительно увеличивает чувствительность и специфичность обследования. Увеличение содержания АКЛА класса IgG лучше отражает риск АФС. Риск тромбоза повышается с увеличением содержания антител (высокие титры). Для всех АФА обязательно выявление как минимум дважды с интервалом не менее 12 недель (3 месяцев), чтобы убедиться, что АТ не являются транзиторными после перенесенной инфекции. Тест также может быть использован в рамках диагностики СКВ (см. критерии СКВ ACR/EULAR 2019).
Тест 01.02.15.1310 Антитела к кардиолипину, общие IgGAM
Данный тест не подходит для критериальной диагностики АФС. Может использоваться как скрининговый, а также для диагностики СКВ (см. критерии СКВ ACR/EULAR 2019). АКЛА выявляются у 20-50% больных СКВ.
Стоит отметить, что АКЛА перекрестно реагируют с мембранами тромбоцитов, и отмечаются при тромбоцитопении. Тромбоцитопения (20-130x109/л) входит в критерии АФС, определение АТ к тромбоцитам (тест 01.02.15.487) не входит в критерии, но является важным диагностическим тестом при выяснении причин тромбоцитопении.
Антитела к β2-гликопротеину
Тест 01.02.15.1305 Антитела к бета2 гликопротеину классов IgG и IgM
Один из «критериальных» тестов для диагностики АФС. Исследование двух классов иммуноглобулинов (IgG и IgM) определяется рекомендациями ACR/EULAR 2023, значительно увеличивает чувствительность и специфичность обследования. Данные АТ являются наиболее часто встречающимися АФА, в том числе при первичном антифосфолипидном синдроме. Для всех АФА обязательно выявление как минимум дважды с интервалом не менее 12 недель (3 месяцев), чтобы убедиться, что АТ не являются транзиторными после перенесенной инфекции. Тест также может быть использован в рамках диагностики СКВ (см. критерии СКВ ACR/EULAR 2019).
Тест 01.02.15.225 Антитела к бета-2 гликопротеину I, общие IgGAM
Данный тест не подходит для критериальной диагностики АФС. Может использоваться как скрининговый, а также для диагностики СКВ (см. критерии СКВ ACR/EULAR 2019).
«Некритериальные» антифосфолипидные антитела
Тест 01.02.15.291 Антитела к аннексину V классов IgG и IgM
Выявление этих АТ в первую очередь важно в диагностике акушерского АФС. Белок аннексин V формирует внутреннюю выстилку сосудов и ворсин хориона, которая играет большое значение в функции эндотелиальных клеток и плаценты. Такие антитела оказываются токсичным для плодных оболочек. Разрушение аннексинового слоя на ворсинах хориона под действием антител приводит рецидивирующим выкидышам и фетоплацентарой недостаточности.
Тест 01.02.15.615 Антитела к фосфатидилсерин-протромбиновому комплексу (PS-PT) классов IgG/IgM
Антитела к протромбину указывают на риск тромбозов как при первичном АФС, так и на фоне СКВ. Выявление этой разновидности антител хорошо коррелирует с результатами выявления волчаночного антикоагулянта, поэтому выявление антител к фосфатидилсерин-протромбиновому комплексу может подтверждать наличие волчаночного антикоагулянта в случае назначения антикоагуляционной терапии.
Комбинированные тесты
Тест 01.02.15.235 Диагностика вторичного антифосфолипидного синдрома
Данный тест является скрининговым и включает в себя определение антител к кардиолипину класса IgG и IgM и антинуклеарных антител. АКЛА классов IgG и IgM выявляются у 20-50% больных с СКВ и 3-20% больных с другими системными ревматическими заболеваниями. Для подтверждения или исключения системного заболевания соединительной ткани проводится определение антинуклеарных антител (АНА). АНА встречаются более чем у 90% больных с диффузными болезнями соединительной ткани, такими как системная красная волчанка, системная склеродермия, смешанное заболевание соединительной ткани, синдром Шегрена и др. Основным методом обнаружения АНА является иммунофлюоресцентный тест на клеточной линии HEp-2. Мы рекомендуем включать выявление АНФ в качестве обязательного серологического теста при обследовании пациентов с предполагаемым АФС. При отсутствии системного ревматического заболевания и других причин антифосфолипидный синдром рассматривают как первичный.
Данный тест включает в себя определение антител к кардиолипину класса IgG и IgM, общих антител к бета-2 гликопротеину I классов IgGAM и антинуклеарного фактора. Таким образом, он отличается от предыдущего теста 01.02.15.235 добавлением общих АТ к бета2-ГП, что повышает его диагностическую значимость и позволяет диагностировать как первичный, так и вторичный АФС (АТ к бета2-ГП наиболее часто встречаются при первичном АФС).
Антитела к кардиолипину и антитела к бета-2-ГП предпочтительно определять совместно, так как в случае положительного результата всех тестов увеличивается прогностическая значимость обследования в отношении повторных тромбозов. Кроме того, имеются наблюдения, что пациенты с положительными результатами нескольких тестов сохраняют повышенные значения при повторных исследованиях, что повышает вероятность у них диагноза АФС.
Тест 01.02.15.670. Антифосфолипидные антитела
Тест включает четыре основных типа антифосфолипидных АТ, выявляемых методом ИФА:
-
антикардиолипиновые АТ класса IgG и IgM
-
АТ к бета2-ГП общие классов IgGAM
-
АТ к аннексину V класса IgG и IgM
-
АТ к фосфатидилсерин-протромбиновому комплексу (PS-PT) класса IgG и IgM.
Позволяет проводить расширенную диагностику антифосфолипидного синдрома.
Тест 01.02.15.875 Иммуноблот антифосфолипидных антител классов IgG и IgM
Наиболее подробный и развёрнутый тест для диагностики АФС. Иммуноблот выявляет 10 разновидностей АФА классов IgG и IgM, включая «критериальные» (АКЛА, анти-б2ГП), и «некритериальные» (АТ к аннексину, протромбину, АТ к отрицательным фосфолипидам – фосфатидиловой кислоте, фосфатидилглицеролу, фосфатидилсерину, фосфатидилхолину, фосфатидилинозитолу и фосфатидилэтаноламину). Таким образом, данный тест включает 20 отдельных АФА. Преимуществом этого теста является возможность определять сочетанную позитивность по нескольким АФА, что позволяет оценить риск развития клинических проявлений АФС, что особенно важно в акушерской практике.
1) Barbhaiya M, Zuily S, Naden R, et al; ACR/EULAR APS Classification Criteria Collaborators. 2023 ACR/EULAR Antiphospholipid Syndrome Classification Criteria. Arthritis Rheumatol. 2023 Aug 28. PMID: 37640450
2) Cervera R. Antiphospholipid syndrome. Thromb Res. 2017 Mar;151 Suppl 1:S43-S47. doi: 10.1016/S0049-3848(17)30066-X
3) Cervera R, Piette JC, Font J et al. Antiphospholipid syndrome: clinical and immunologic manifestations and patterns of disease expression in a cohort of 1,000 patients. Arthritis Rheum. 2002 Apr;46(4):1019-27. PMID: 11953980.
4) Knight JS, Branch DW, Ortel TL. Antiphospholipid syndrome: advances in diagnosis, pathogenesis, and management. BMJ. 2023 Feb 27;380:e069717. doi: 10.1136/bmj-2021-069717
5) Garcia D, Erkan D. Diagnosis and Management of the Antiphospholipid Syndrome. N Engl J Med. 2018 May 24;378(21):2010-2021. doi: 10.1056/NEJMra1705454
6) Noureldine MHA, Nour-Eldine W, Khamashta MA, Uthman I. Insights into the diagnosis and pathogenesis of the antiphospholipid syndrome. Semin Arthritis Rheum. 2019 Apr;48(5):860-866. doi: 10.1016/j.semarthrit.2018.08.004
7) Serrano A, Cervera R, Gris JC. Editorial: Primary Antiphospholipid Syndrome. Front Immunol. 2020 Aug 28;11:1993. doi: 10.3389/fimmu.2020.01993
Чем опасен антифосфолипидный синдром при беременности?
⌄Акушерский антифосфолипидный синдром является одной из главных причин невынашивания беременности. Тромбы закупоривают мелкие сосуды плаценты, вызывая:
-
Повторяющиеся выкидыши на ранних сроках.
-
Гибель плода во втором или третьем триместре.
-
Тяжелый гестоз и преэклампсию.
-
Преждевременные роды и задержку развития плода
При каких инфекциях могут появляться антифосфолипидные антитела и как быстро они исчезают?
⌄Появление антифосфолипидных антител (АФЛ) на фоне инфекций — это распространенное явление. При инфекциях эти антитела обычно носят доброкачественный характер, направлены против других участков белков (в отличие от «истинного» АФС) и редко приводят к тромбозам.
Антифосфолипидные антитела могут временно вырабатываться при огромном спектре острых и хронических заболеваний:1. Вирусные инфекции:
- COVID-19 (очень частый триггер временного скачка АФЛ).
- Вирусы гепатита B и C.
- ВИЧ-инфекция.
- Герпес-вирусы: вирус Эпштейна-Барр (инфекционный мононуклеоз), цитомегаловирус (ЦМВ), вирус ветряной оспы / опоясывающего лишая.
- Парвовирус B19, аденовирусы, ротавирусы.
- Сифилис.
- Боррелиоз (болезнь Лайма).
- Туберкулез и лепра.
- Инфекционный эндокардит (поражение клапанов сердца) и бактериальный сепсис.
- Малярия.
Как быстро они исчезают?
В подавляющем большинстве случаев инфекционные АФЛ исчезают в течение периода времени от нескольких недель до 3–6 месяцев
Почему важно пересдать анализ на антифосфолипидные антитела через 12 недель?
Именно из-за «инфекционного следа» международные медицинские критерии строго запрещают ставить диагноз АФС по одному анализу.
Если у вас обнаружили волчаночный антикоагулянт или антитела к кардиолипину/бета-2-гликопротеину, обязателен повторный тест через 12 недель (3 месяца). Если за это время титры антител упали до нормы — значит, это была временная реакция на инфекцию. Если же показатели остались высокими — это признак истинного антифосфолипидного синдрома.

